Доктор радить, консультує, інформує

Людина повинна знати, як допомогти собі самій у хворобі,
пам’ятаючи, що здоров’я є найбільшим багатством людини
(Гіппократ)
Старша медична сестра
Іванова Катерина Василівна
Збудник поліомієліту - Poliovirus Hominis - є представником групи пикорнавирусов сімейства ентеровірусів. Вірус має стійкість до навколишнього середовища, тому може проіснувати до 100 днів у воді і до 200 діб у фекаліях. Чи не піддається заморожуванню або висушування. Зберігає свої властивості і цілісність під впливом антибіотиків і травних соків. Руйнується під впливом високих температур, ультрафіолетових променів або дезінфікуючих речовин.
• Вірусоносітельная. Вірус не поширюється за межі кишечника і носоглотки, тому діагностувати захворювання неможливо, однак людина є розповсюджувачем вірусу і може заразити інших людей;
• Непаралітична. Небезпечна форма хвороби, яка за своїми симптомами нагадує гостре респіраторне захворювання. Хворий може скаржитися на лихоманку, нежить, нездужання, почервоніння і болю в області горла, відсутність апетиту. У деяких випадках симптоматика хвороби схожа з ознаками гострої кишкової інфекції;
• Паралітична. Це найнебезпечніша форма поліомієліту. На першому етапі у хворого, як правило, спостерігається висока температура, загальне нездужання, нежить, кашель і відсутність апетиту. За всіма ознаками хвороба нагадує інфекцію верхніх дихальних шляхів. Через 1-3 дні у пацієнта з'являються симптоми ураження нервової системи: виникають гострі болі в області спини, кінцівок і голови. На даній стадії поліомієліту у людини проявляються характерні посмикування м'язів і підвищена сонливість. Цей період є предпаралітіческій і триває від 1 до 6 діб. Після нього протягом 1-3 днів температура знижується, а у хворого розвивається параліч.
Причини поліомієліту
Вірус захворювання виділяється з слизової оболонки носоглотки і фекалій здорового «розповсюджувача» і людину, у якої захворювання знаходиться в гострій стадії. З носоглотки він виділяється протягом 3-7 днів хвороби, а з випорожненнями - у перші 14 днів, хоча відомі випадки
фекального носійства протягом 3-5 місяців.
В організм Poliovirus Hominis найчастіше потрапляє через їжу, воду або немиті руки.
Також вірус може передатися від людини зі стертою формою непаралітичної поліомієліту, коли він протікає як звичайне гостре респіраторне захворювання. Вірус проникає в центральну нервову систему через кров і лімфатичну систему, уздовж осьових циліндрів вегетативних волокон і периферичних нервів, викликаючи некротичні і дистрофічні зміни, в результаті яких розвивається парез або параліч.
Симптоми поліомієліту
На ранній стадії захворювання пацієнт може скаржитися на нежить, невисоку температуру, болі в горлі і головні болі, утруднення при ковтанні, больові відчуття в кінцівках. Надалі його стан може погіршитися нудотою, блювотою, болем у животі, запором або діареєю.
Якщо у хворого спостерігається інша форма захворювання, то після спаду воно може почати різко прогресувати. У такому випадку від пацієнта можуть надходити скарги на головні болі, підвищену температуру, блювоту, гіперчутливість до дотиків і на слабкість в м'язах. Далі хвороба може перейти в паралітичну стадію, яка характеризується одно- або двостороннім млявим паралічем.
Діагноз поліомієліт ставлять на підставі клінічної картини хвороби, а також виходячи з результатів лабораторних досліджень, таких як електроміографія, аналізи крові, калу і спинномозкової рідини.
Лікування поліомієліту
На сьогоднішній день специфічних методів лікування і медикаментів, дія яких спрямована проти поліомієліту, не існує.
Лікування захворювання проводиться в умовах стаціонару. Як правило, доктор призначає симптоматичну терапію. З метою профілактики розвитку кістково-суглобових ускладнень поліомієліту в предпаралітіческій і паралітичної стадіях пацієнту необхідно забезпечити абсолютний спокій.
Медикаментозні методи проти поліомієліту полягають у використанні знеболюючих та протизапальних препаратів, транквілізаторів і вітамінів. Якщо у хворого спостерігається параліч легенів, його підключають до апарату штучної вентиляції.
У період відновлення, крім лікарської терапії, пацієнту призначають масаж, фізіотерапевтичні процедури і лікувальну фізкультуру. Також рекомендується курс лікування у ортопеда.
Після успішного застосування лікарських і немедикаментозних методів лікування проти поліомієліту хворому показано регулярне санаторно-курортне лікування з відвідуванням басейну і гідромасажних процедур.
Ускладненнями поліомієліту можуть стати ателектаз легенів, пневмонія, інтерстиціальний міокардит, а також важкі шлунково-кишкові розлади, що супроводжуються виразками, кровотечею, ілеусом (порушенням проходження вмісту по кишечнику) і прободением (руйнуванням тканини).
Профілактика поліомієліту
Для профілактики розвитку захворювання проводять щеплення від поліомієліту - вони забезпечують несприйнятливість організму до вірусів, які викликають дану хворобу.
Одними з перших в житті дитині роблять щеплення АКДС і поліомієліт. Їх починають робити з тримісячного віку. Щеплення від поліомієліту проводять в 4 етапи: в 3 місяці, потім в 4, потім 6-18 місяців і в 4-6 років. Це може бути інактивована вакцина у формі розчину для ін'єкцій і пероральна вакцина - крапельки для прийому всередину.
Найчастіше щеплення проти АКДС та поліомієліту роблять в один день, але ліки вводять у різні місця різними шприцами.
Як правило, щеплення від поліомієліту переноситься добре. Індивідуально у дитини можуть виникати болючість і ущільнення у місці введення, злегка підвищуватися температура тіла. Після введення вакцини перорально можуть виникати болі в животі, загальне нездужання і діарея.
Побічні ефекти, які виникають після щеплень АКДС та поліомієліту, швидко проходять і не вимагають спеціальної терапії.
Одним із природних чинників оздоровлення, що часто використовують для загартування організму дитини у дошкільному навчальному закладі є сонце. Однак, аби сонячні ванни позитивно вплинули на здоров'я дітей, а не нашкодили йому, слід дотримуватися певних правил.
Не обов'язково проводити сонячні ванни, під час яких діти будуть лежати, повертаючись через певний час з боку на бік. їх можна поєднувати з різними видами рухової активності.
Не раніше ніж через 1,5 год. після їжі і закінчувати не пізніше ніж за 30-40 хв. до приймання їжі. Адже в спекотну погоду погіршується виділення шлункового соку, а відтак і процеси травлення.
Сонячні ванни ліпше приймати зранку або після опівдня у затінку, а також у хмарні дні. Зокрема, затінок сприяє відбиванню сонячних променів, а хмари — їхньому розсіюванню. Відбиті або розсіяні сонячні промені діють слабше прямих і концентрованих. Окрім того в розсіяних променях значно менше інфрачервоного випромінювання, що зумовлює перегрівання організму.
У теплу безвітряну погоду у затінку сонячні ванни можна приймати на кожній прогулянці.
Найліпшим для перебування дітей на сонці є час з 10:00 до 12:00.
Сонячні ванни діти можуть приймати на ігровому майданчику. Однак важливо, аби на ньому були і густа тінь, і затінок, і освітлені сонцем ділянки. Найліпше якщо затінок створює не навіс, а листя дерев.
Якщо під час сонячних ванн для захисту від сонця використовують переносний навіс, він має бути із тканини або дерева.
Не слід проводити сонячні ванни під навісами, вкритими залізом. Адже під час нагрівання металу на сонці температура повітря під таким навісом на кілька градусів вища, ніж під відкритим небом.
Добре проводити сонячні ванни на траві, оскільки вона захищає від пилу та бруду і не сильно нагрівається.
Непридатними для проведення сонячних ванн є ділянки, вкриті асфальтом. Значне теплове випромінювання асфальту швидко призводить до перегрівання.
Діти раннього віку можуть приймати сонячні ванни за температури повітря від +22 °С та за відсутності вітру.
Для дітей раннього віку загартування сонячними променями слід розпочинати з прогулянки в затінку. Через два тижні дітей можна виводити під прямі сонячні промені.
Весняний раціон для дитини
У весняний період скорочується асортимент овочів і фруктів, під час їх зберігання значно зменшується кількість вітамінів. Наприклад, такий повсякденний продукт харчування, як картопля, містить дуже мало вітаміну С. У весняний період для організму дитини дуже важливо отримувати всі необхідні речовини. Тому намагайтеся забезпечити дитині не лише регулярність харчування, а й різноманітність. Навесні, коли організм ослаблений, надзвичайно важливо правильно підібрати раціон для дитини.
ü Включайте в раціон дитини свіжу ґрунтову зелень. Ліпше вживати невеликі молоді пагони — у них найбільша кількість вітаміну С і вітамінів групи В.
ü Купуйте ґрунтову зелень, вирощену природним шляхом. Зелень, вирощена на спеціальному грунті або методом гідропоніки, менш корисна і навіть може викликати алергічну реакцію.
ü Зведіть до мінімуму вживання дитиною овочів врожаю минулого року, адже за тривалого зберігання в їх хімічному складі відбуваються негативні зміни.
ü Регулярно давайте дитині білокачанну капусту, і не тільки свіжу, а й квашену. Вона дуже багата на вітамін С. До того ж у квашеній капусті є не лише вітаміни, а й багато різних мікроелементів, які корисні для підвищення імунітету. Гарної якості свіжа білокачанна капуста містить стільки ж вітамінів, скільки апельсини і лимони.
ü Збагатіть раціон продуктами, що містять багато вітаміну С, зокрема цитрусовими. Вітамін С у них, як і в білокачанній капусті, добре зберігається до весни. Також у цитрусових є вітамін Р (рутин), що підвищує засвоюваність вітаміну С.
üДодайте до раціону дитини багату вітаміном С чорну смородину. Дві чайні ложки чорної смородини, перетертої з цукром, забезпечать 80% денної потреби у вітаміні С дитини віком від трьох до шести років. Цієї кількості смородини вистачить для приготування смачного напою, який можна дати дитині в два прийоми до приймання їжі.
ü Використовуйте в раціоні зелену цибулю із самої провесни, як тільки вона з'явиться. Корисно давати її дітям постійно в будь-який прийом їжі, також вона корисний компонент багатьох салатів. Зелену цибулю можна вирощувати на підвіконнях.
üУрізноманітнюйте меню дитини зеленими яблуками, гранатами, волоськими горіхами, а також багатими на залізо печінкою, м'ясом, зеленню тощо. Однією з основних проблем навесні є зниження рівня гемоглобіну, через що діти стають сонними, млявими, швидко втомлюються.
ü Давайте дитині пити трав'яні чаї з чайною ложкою меду, але якщо у дитини немає алергії на мед. Вони поповнять організм вітамінами і мікроелементами, а також сприятимуть швидкому засинанню дитини і повноцінному сну, що відновлює сили.
ü Включіть відвари із шипшини в раціон дитини у весняний період. Шипшина містить багато вітаміну Р, що в сполученні з вітаміном С є активним біологічним комплексом, і збагачує організм дитини залізом.
ü Обирайте крупи з цілим зерном, а не подрібненим. Максимально чергуйте види круп у дитячому раціоні. Дитині бажано не вживати шліфований рис.
üВикористовуйте в раціоні дитини більше рослинних жирів, білків.
üЗробіть основним принципом харчування дитини різноманітність, причому не лише в овочах і фруктах, а й у видах м'яса.
üГотуйте дитині страви з яловичини не надто часто, тому що через велику кількість тугоплавких жирів вона погано засвоюється організмом дитини.
üЧергуйте вживання яловичини з іншими видами м'яса, наприклад, з нежирною свининою.
ü Введіть обов'язково в раціон дитини рибу і морепродукти, які багаті йодом, вони необхідні для зростаючого організму дитини.
üПам'ятайте, у весняний період для дитини дуже важливо дотримуватися
розпорядку дня і якомога частіше перебувати на свіжому повітрі.
Чинники збереження зубів дитини
здоровими
ü Фізичний розвиток і загартування. У разі формування у дитини неправильної статури формується неправильний прикус. Через це можуть виникнути різні захворювання зубів та ясен. Тож варто приділяти фізичному розвитку та загартуванню дитини багато уваги.
ü Активне жування. Однією із причин виникнення карієсу є те, що жувальний апарат сучасної людини має недостатнє навантаження через споживання м'якої їжі. Тож у раціон дитини обов'язково слід включати проварене м'ясо, овочі й фрукти, бажано сирі та тверді, час від часу учорашній хліб, зокрема його скоринки. Через певний час після споживання їжі корисно дитині з'їсти морквину, яблуко чи грушу. Це забезпечить самоочищення зубів від залишків їжі.
üРаціональне харчування. Не менше двох-трьох разів на тиждень дитина має їсти м'ясо, рибу, особливо морську, щоденно — різні овочі, фрукти та молочні продукти. Споживання дитиною солодких і борошняних страв варто обмежити.
ü {Обмеження у споживанні кондитерських виробів. Ліпше дозволити дитині з'їсти шоколадну цукерку, ніж льодяник або жувальну цукерку, які довго не розчиняються та створюють для зубів шкідливе солодке середовище. Після споживання цукерки або тістечка потрібно, аби дитина ретельно прополоскала рот.
ü Споліскування ротової порожнини. Варто привчати дитину споліскувати ротову порожнину одразу після вживання їжі, щоб запобігти розкладанню продуктів харчування у ротовій порожнині. Для цього слід використовувати лужну мінеральну воду або розчин харчової соди. Полоскати рот треба енергійно впродовж 2 хв.
üРетельне чищення зубів. Чистити зуби дітей варто привчати з трирічного віку. Після сніданку й перед сном зуби слід чистити зубною пастою, а після обіду — лише щіткою, споліскуючи ротову порожнину водою. Тривалість кожної процедури чищення зубів — 1-3 хв. Губну, щічну, язикову та піднебінну поверхні зубів очищають вертикальними рухами щіткою від шийки зубів до жувальної поверхні, не зачіпаючи при цьому краї ясен. Жувальну поверхню зубного ряду ліпше чистити коловими рухами щіткою. Ротову порожнину після чищення зубів слід ретельно прополоскати водою.
üЗастосування зубних паст. Зубні пасти використовують для підсилення очищувальної дії зубної щітки. Ліпше використовувати профілактичні зубні пасти для дітей, до складу яких входить кальцій.
ü Бережливе ставлення до зубів. Емаль зубів не витримує різкої зміни температури та ударів. А її ушкоджена поверхня легко стає місцем, звідки поглиблюється руйнування зуба. Тому потрібно уникати температурних перепадів. Так, слід стежити за тим, аби дитина не вживала одразу після гарячої їжі чи напоїв холодні, і навпаки. Необхідно пояснювати дитині шкідливість кусання зубами твердих предметів з металу чи пластмаси, адже емаль зубів при цьому може відколотися.
Поради батькам, як запобігти
травмуванню дитини
ü Дбайте про безпеку дитини, не залишайте її без нагляду надовго.
ü Ізолюйте від дитини небезпечні предмети — ліки, засоби побутової хімії, голки, цвяхи, леза. Також стежте аби дитина не змогла травмуватися через необережне поводження з побутовими приладами — розетками, електропроводами тощо.
ü Виховуйте у дитини навички безпечної поведінки, зокрема:
- не пустувати з вогнем, сірниками;
- не гратися на балконах, на підвіконнях тощо.
ü Навчайте дитину поводитися чемно в місцях великого скупчення людей (не штовхатися, не бігати тощо).
ü Відвідуючи з дитиною ігрові та спортивні майданчики, оглядайте їх, щоб завчасно виявити можливі небезпечні предмети та визначити, чи надійно закріплене обладнання.
ü Спонукайте дитину поводитись обережно під час лазіння по деревах, драбинах, щоб уникнути падіння з висоти.
ü Забороняйте дитині ходити поблизу місць, де відбуваються будівельні та ремонтні роботи.
ü Привчайте дитину ходити взимку поодаль від будівель, щоб уникнути травмування від падіння бурульок, криги тощо.
ü Навчайте дитину правил дорожнього руху і будьте зразком їх виконання.
ü Не залишайте дитину без нагляду поблизу доріг з інтенсивним рухом.
ü Наглядайте за дитиною, коли вона їздить на велосипеді, самокаті, роликах тощо.
üТримайте дитину за руку під час перетину дороги з інтенсивним рухом та навчайте її орієнтуватися за дорожніми знаками, світлофором, сигналами регулювальника.
Миття рук — важливий спосіб профілактики інфекційних захворювань
Усі знають, що необхідно мити руки, однак не замислюються, чому це так важливо робити. Після пересаджування квітів, малювання, лагодження велосипеда тощо ні в кого не виникає сумнівів, що видимий бруд потрібно змити. Утім, коли руки здаються чистими, на них усе одно є хвороботворні мікроорганізми. Вони потрапляють на руки під час контакту з дверними ручками, поручнями в громадському транспорті, рукостискання тощо. Найбруднішими є громадські місця, зокрема туалети, через те, що їх відвідує багато різних людей і атмосфера в них сприятлива для розмноження мікробів. Окремо варто сказати про гроші. Брудними вони є, оскільки проходять через руки багатьох людей, які можуть бути бактеріоносіями різних захворювань.
До речі, рушники вдома також не такі чисті, як ми вважаємо. Коліформи, кишкова паличка та сальмонела можуть вижити навіть на випраних та висушених рушниках.
Чим та коли саме мити руки
Шкіра людини, як і весь організм, не стерильна. На ній є мікроби, що не шкодять організму. Однак під час контакту із довкіллям на шкіру потрапляють хвороботворні мікроорганізми. Аби їх позбавитися, ми миємо руки. Водою можна змити бруд, але щоб змити мікроби, слід користуватися милом.
Під час миття рук милом утворюється мильна піна — це повітряні бульбашки, які оточені молекулами мила. Саме вони й очищують від хвороботворних мікроорганізмів. Гарно вимити руки можна не лише гарячою водою, достатньо й теплої води з милом. А якщо воно утворює рясну піну, то можна скористатися прохолодною. Гаряча вода не є необхідною умовою для ефективності мила.
Коли саме необхідно мити руки? Ситуацій багато, але зазначимо основні:
• після того, як ви прийшли з вулиці;
• після контакту з хворими чи їхніми речами;
• після відвідування туалетної кімнати;
• після того, як виносили сміття;
• після прибирання в кімнаті, чищення взуття;
• після контакту з тваринами;
• перед та після медичних процедур (наприклад, зміна пов'язки, оброблення рани);
• після того, як ви кашляли або чхали, прикриваючи рот та ніс рукою;
• після порізів, мікротравм;
• після зміни підгузків дитині;
• після контакту з грішми;
• перед прийманням їжі;
• перед, під час та після приготування їжі
Поради лікаря-педіатра Є.Комаровського
Дитина, яка часто
хворіє: що робити?
Висновок: якщо нормальна від
народження дитина постійно хворіє,
отже, має конфлікт із навколишнім
середовищем. Існує два варіанти допомоги:
спробувати за допомогою ліків примирити дитину з навколишнім
середовищем або спробувати все-таки змінити навколишнє
середовище, щоб воно влаштовувало дитину.
Якщо дитина часто хворіє на ГРЗ, цю проблему неможливо розв'язати жодними таблетками. Усувайте конфлікт із навколишнім середовищем. Змінюйте спосіб життя! Не шукайте винних — це тупик. Ваші шанси й шанси вашої дитини вирватися із замкненого кола одвічного нежитю — цілком реальні.
Ще раз повторюся: чарівних таблеток «від поганого імунітету» не існує. Але є ефективний алгоритм реальних практичних дій. Найпринциповіші моменти ми зараз перелічимо.
Чисте, прохолодне, вологе. Уникати всього, що пахне — лаки, фарби, дезодоранти, мийні засоби.
Житло
За найменшої можливості організувати дитині персональну дитячу кімнату. У дитячій кімнаті не має бути накопичувачів пили, усе має зазнавати вологого прибирання (звичайна вода без дезінфікаційних засобів). Регулятор на батареї опалення. Зволожувач повітря. Пилосос із водяним фільтром. Іграшки в ящику. Книжки за склом. Складання всього розкиданого + миття підлоги + витирання пилу — стандартні дії перед сном. На стіні в кімнаті — термометр і гігрометр. Уночі вони повинні показувати температуру +18 °С і вологість 50-70 %. Регулярне провітрювання, обов'язкове й інтенсивне — ранком після сну.
Сон
У прохолодній вологій кімнаті. За бажанням — у теплій піжамі, під теплою ковдрою. Біла постільна білизна, що випрана з використанням дитячого порошку й ретельно виполоскана.
Харчування
Ніколи й за жодних умов не змушувати дитину їсти. Ідеально годувати не тоді, коли їсти згодна, а тоді, коли випрошує їжу. Припиняти годувати в проміжках між годуваннями. Не зловживати заморськими продуктами. Не захоплюватися різноманітністю харчування. Віддавати перевагу природним солодощам (мед, ізюм, курага та ін.) перед штучними (на основі сахарози). Стежити, щоб у роті не залишалася їжа, особливо солодка.
Питання
За бажанням, але в дитини завжди повинна бути можливість утамувати спрагу. Звертаю увагу: не отримувати задоволення від солодкого газованого напою, а саме втамовувати спрагу! Оптимальне пиття: негазована, некип'ячена мінеральна вода, компоти, морси, фруктові чаї. Температура напоїв кімнатна. Якщо раніше все підігрівали, то поступово зменшувати інтенсивність нагрівання.
Одяг
Достатній мінімум. Пам'ятати про те, що пітливість викликає хвороби частіше, ніж переохолодження. На дитині не повинно бути більше одягу, ніж на її батьках. Зменшення кількості є поступовим.
Іграшки
Найретельніше стежити за якістю, особливо якщо дитина бере їх до рота. Будь-який натяк на те, що
ця іграшка пахне або бруднить дитину,— відмовитися від покупки. Будь-які м'які іграшки — накопичувачі пилу, алергенів і мікроорганізмів. Віддати перевагу іграшкам, що миються. Мити іграшки, що миються.
Прогулянки
Щоденні, активні. Через батьківське «стомився — не можу — не бажаю». Бажано перед нічним сном.
Спорт
Ідеальні заняття на свіжому повітрі. Не бажаними є будь-які види спорту, що передбачають активне спілкування з іншими дітьми в замкненому просторі. Плавання в басейнах є небажаним для дитини, яка часто хворіє.
Додаткові заняття
Є корисними за місцем постійного проживання, коли стан здоров'я не дозволяє залишати будинок. Спочатку варто перестати часто хворіти і тільки потім починати відвідувати хор, курси іноземних мов, студії образотворчого мистецтва тощо.
Літній відпочинок
Дитина повинна відпочити від контактів зі значною кількістю людей, від міського повітря, від хлорованої води й побутової хімії. Здебільшого відпочинок «на морях» жодним чином не стосується оздоровлення дитини, яка часто хворіє, оскільки шкідливі фактори зберігаються, додається громадське харчування і, як правило, гірші, порівняно з домашніми, житлові умови.
Ідеальний відпочинок дитини, яка часто хворіє, виглядає таким чином (важливим є кожне слово): улітку в селі; надувний басейн із джерельною водою, поруч купа піску; форма одягу — труси, босоніж; обмеження на використання мила; годувати тільки тоді, коли закричить: «Мамо, я тебе з'їм!» Брудна гола дитина, яка стрибає з води в пісок, випрошує їжу, дихає свіжим повітрям і не контактує з великий кількістю людей за 3-4 тижні відновлює імунітет, зруйнований міським життям.
Профілактика ГРЗ
Украй малоймовірно, щоб дитина, яка часто хворіє, постійно переохолоджувалася або кілограмами споживала морозиво. Таким чином, часті хвороби — це не застуди, а ГРВІ. Якщо Петрик у п'ятницю нарешті здоровий, а в неділю знову має закладений ніс, то це означає, що в інтервалі «п'ятниця-неділя» Петя підхопив новий вірус. І в цьому однозначно звинувачуються його родичі, зокрема, дідусь, який скористався несподіваним видужанням, щоб онук терміново відвідав цирк.
Основні завдання батьків — усіляко уникати непотрібних контактів із людьми, мити руки, підтримувати місцевий імунітет, провести вакцинацію всіх членів родини від грипу.
Якщо дитина часто хворіє на ГРВІ, отже, вона часто інфікується.
Дитина не може бути в цьому винною. Це модель поведінки її родини. Отже, необхідно змінити модель, а не лікувати дитину.
Лікування ГРВІ
Лікувати ГРВІ — це не означає давати ліків. Це означає створити такі умови, щоб організм дитини максимально швидко й з мінімальними втратами здоров'я впорався з вірусом. Лікувати ГРВІ — це означає забезпечити оптимальні параметри температури й вологості повітря, тепло одягти, не годувати, поки не попросить, активно напувати. Сольові краплі в ніс і парацетамол при високій температурі тіла — цілком достатній перелік
ліків. Будь-яке активне лікування перешкоджає формуванню імунітету. Якщо дитина часто хворіє, отже, будь який лікарський препарат повинен застосовуватися лише тоді, коли без нього однозначно не можна обійтися Особливо це стосується антибактеріальної терапії, щі здебільшого проводиться без реальних на те підстав -від страху, від остраху відповідальності, від сумнівів у діагнозі.
Дії після видужання
Дуже важливо пам'ятати: поліпшення стану й нормалізація температури зовсім не свідчать про те, що імунітет відновився. Але ж майже завжди так відбувається що дитина йде в дитячий колектив буквально наступного дня після поліпшення стану. А ще раніше, до дитячого колективу, вона вирушає до поліклініки, де її оглядає лікар, який запевняє, що дитина здорова.
У черзі до лікаря й наступного дня в школі або в дитячому садку дитина із ще незміцнілим послу хвороби імунітетом обов'язково підхопить новий вірус. Нова хвороба почнеться в ослабленому організмі. Вона буде важча за попередню, з більшою ймовірністю ускладнень, вимагатиме застосування ліків.
Але й ця хвороба мине. І ви підете до поліклініки, а потім —у дитячий садок... А потім розповідатимете про дитину, яка часто хворіє, яка «такою уродилася»!
Почала краще почуватися — це означає, що потрібно починати нормально жити. Нормальне життя — це не відвідування цирку, не школа й уже тим більше не дитяча поліклініка. Нормальне життя — це стрибання-бігання на свіжому повітрі, «нагулювання» апетиту, здоровий сон, відновлення слизових оболонок.
За активного способу життя й максимально можливому обмеженні контактів із людьми повне відновлення, зазвичай, відбувається не більше ніж за тиждень. Тепер можна й до цирку!
Не слід забувати про те, що контакти з людьми ризиковані, насамперед, у приміщеннях. Ігри з дітьми на свіжому повітрі, як правило, є безпечними (якщо не плюватися й не цілуватися). Звідси цілком прийнятний алгоритм відвідування дитячого садка відразу після видужання — ходити туди тоді, коли діти виходять на прогулянку. Погуляли, усі на обід у приміщення, а ми — додому. Зрозуміло, що реалізувати таке можна не завжди (мама працює, вихователька не згодна, дитячий садок далеко від будинку), але такий варіант принаймні можна мати на увазі.
І наостанок: алгоритм «дій після видужання» поширюється на всіх дітей, а не тільки на тих, які часто хворіють. Це фактично одне з найважливіших правил, що допомагає нормальній дитині не стати такою, яка часто хворіє.
Якщо ми заговорили про «усіх дітей», зауважимо, що, вирушаючи після хвороби до дитячого колективу, необхідно думати не тільки про себе, але й про інших дітей. Зрештою, ГРВІ може протікати в легкій формі, якщо температура тіла залишається нормальною. З'явився нежить, ви декілька днів посиділи вдома, а потім вирушили до дитячого садка, залишаючись при цьому заразними!
Антитіла до вірусу виробляються не раніше, ніж на п'ятий день хвороби. Тому відновляти відвідування дитячого колективу можна не раніше ніж на шостий день від початку ГРВІ незалежно від важкості захворювання, але обов'язково з моменту нормалізації температури тіла має минути не менше ніж три доби.
ПАМ`ЯТКА
Перша долiкарська допомога
У випадку лихоманки при ГРВЗ
Лихоманка супроводжує бiльшiсть гострих респiраторних вiрусних захворювань (ГРВЗ) .У хворого пiдвищується температура тiла через неспецифiчну захисно-пристосувальну реакцiю органiзму, яка характеризується перебудовою процесiв терморегуляцiї i виникає у вiдповiдь на дiю патогенних подразникiв. Лихоманка активує процеси обмiну, функцiї нервової, ендокриної, їмунної систем (пiдвищується вироблення антитiл, iнтерферону, стимулюється фагоцитарна активнiсть нейтрофiлiв), пiдвищується антитоксина функцiя печiнки, збiльшується нирковий кровоток. Бiльшiсть патогенних вiрусiв втрачає свої вiрулентнi властивостi при температурi 39°C. Медичний працiвник, виявивши у дитини пiдвiщення температури тiла, має вирiшити, чи слiд понижувати температуру i, якщо слiд, в який спосiб.
1. Понижувати температуру тiла необхiдно у таких випадках:
· Несприятливий анамнез (наявнiсть перенатальної енцефалопатiї, судом, вродженої вади серця)
· пiдвищення температури тiла бiльше 38,5°C
2. При температурi тiла бiльше 38,5°C потрiбно:
· Забезпечити дитинi постiльний режим;
· Поїти iї часто, малими порцiями (компот, пiдсоложений чай, вiдвар шипшини тощо) для забезпечення пiдвищеної тепловiддачi за рахунок рясного потовидiлення;
· Готувати залежно вiд апетиту (не можна примушувати дитину їсти), переважно вуглеводною їжею; вживання свiжого молока необхiдно обмежити через можливу лактозну недостатнiсть на пiку лихоманливого стану.
3. Найбезпечнiшими жарознижувальними засобами для дiтей є парацетамол, його разова доза-10-15 мг/кг, добова-60 мг/кг.
4. Недопустиме курсове застосування жарознижувальних засобiв, через пiдвищення небезпеки дiагностичних помилок, пов`язаних з пропуском симптомiв серйозних iнфекцiйно-запальних захворювань, таких як пневмонiя, менiнгiт, пiєлонефрит, аппендицит тощо. У тих випадках,коли дитина отримує антибактерiальну терапiю, регулярний прийом жарознижувальних засобiв недопустимий,оскiльки може затримувати визначення необхiдностi замiни антибiотика. Одним з об`єктивних критерiїв ефективностi лiкiв є зниження температури тiла.
5. При << рожевiй >> лихоманцi (шкiра рожева, волога, гаряча на дотик, при цьому вiдбувається активна вiддача тепла через шкiру i менша небезпека перегрiвання органiзму) для посилення тепловiддачi дитину необхiдно роздягнути i обтерти водою кiмнатної температури. Не можна обтирати дитину спиртом чи крижаною водою, оскiльки внаслiдок рiзкого пониження температури тiла вiдбувається спазм судин i зменшення тепловiддачi.
6. Якщо вiдсутнi ознаки токсикозу (озноб, мiалгiя, блiднiсть шкiри тощо), лихоманка у межах 38-38,5°C не потребує медикаментозної жарознижувальної терапiї.
7. Якщо у дитини пiд час лихоманки (незалежно вiд ступеня iї прояву) погiршується самопочуття, з`являються ознаки токсикозу, жарознижувальну терапiю необхiдно призначити негайно. Також необхiдно комбiнувати прийом жарознижувальних лiкарських засобiв iз препаратами, що розширюють судини (папаверин, дiбазол, папазол).
8. Важливо оцiнювати всi клiнiчi симптоми, аналiзувати процес перенесення лихоманки (чи змiнюється при цьому поведiнка дитини, активнiсть, аппетит тощо). Усi особливостi бажано фiксувати у медичнiй картцi дитини, щоб iз часом якомога швидше зорiєнтуватися у доцiльностi i методах надання їй першої долiкарської допомоги.

Профілактика гострих респіраторних захворювань
Профілактика гострих респіраторних захворювань (ГРЗ) може бути неспецифічною, яка спрямована постійне зміцнення захисних сил організму дітей, і специфічною, що проводиться у певні епідемічно небезпечні періоди для запобігання, наприклад, захворюванням органів дихання.
До комплексу методів специфічної профілактики ГРЗ належить:
· Суворо дотримання санітарно-гігієнічного режиму;
· Попередження розповсюдження інфекції;
· Провітрювання приміщення 3-4 рази на день;
· Вакцинація за призначенням лікаря;
· Вживання гомеопатичних препаратів.
Двічі на рік (восени та навесні) з метою профілактики ГРЗ у нашому дошкільному закладі здійснюємо вітамінізацію аскорбіновою кислотою, полівітамінами. У зимовий період обов`язково кварцуємо приміщення.
Медична сестра нашого дошкільного закладу регулярно проводить заходи для профілактики ГРЗ, однак у боротьбі за дитяче здоров`я важливо заручитися підтримкою батьків. Чимало залежить від того, наскільки регулярно батьки загартовуватимуть дитину.
Основними напрямами неспецифічної профілактики ГРЗ, на які можуть впливати батьки, є:
· Дотримання розпорядку дня;
· Оптимально збалансоване харчування;
· Проведення процедур загартування;
· Вживання фіточаїв;
· Дихальна гімнастика
Для поширення інформації про неспецифічну профілактику ГРЗ, зокрема про способи загартування, на батьківських зборах ми поширюємо пам`ятки для батьків.
Вітаміни, мікроелементи та природні компоненти, необхідні для здоров'я очей дитини
Найбільше інформації діти засвоюють завдяки органам зору, за
запорукою здоров'я очей є регулярний відпочинок і раціональне
харчування. Дуже важливо, щоб з продуктами харчування діти
отримували всі необхідні для зору вітаміни, мікроелементи та
природні компоненти.
Лютеїн -
проникає в сітчатку ока, поліпшує гостроту зору, забезпечує весь
спектр кольоровідчуття, захищає очі від ультрафіолету. Джерела:
жовток яйця, персик, апельсин,
мандарини, селера, морква, хурма, кукурудза,
зелений салат, солодкий перець, петрушка, кріп.
Бета-каротин -
бере участь у побудові зорового пігменту родопсину, який забезпечує
адаптацію до зниженого освітлення. Джерела:
морква, зелена цибуля, щавель,
шпинат, латук, салат, томат,
червоний перець, броколі, гарбуз, грейпфрут, слива, персик, диня,
абрикос, хурма, агрус, чорниця, чорна смородина.
нормалізує утворення сльозової рідини, знижує підвищений
очний тиск. Джерела:
шипшина,червоний і зелений солодкий перець,чорна смородина,
обліпиха, петрушка, брюсельська і цвітна капуста,
кріп, горобина червона садова, апельсин, суниця.
Вітамін Е -
зберігає еластичність кровоносних судин,
попередження розвитоку короткозорості. Джерела:
соєва, кукурудзяна, соняшникова олія,
пшениця, кукурудза, овес, жито,
бобові, мигдаль, фундук,
кеш'я, волоський горіх.
Вітамін А -
підвищує міцність судин. Джерела:
свиняча, яловича та тріскова печінка,
вершкове масло,
яйце, твердий і кисломолочний сир,
курятина, риба.
Цинк -
захищає очі від пошкоджень яскравим світлом, забезпечує
прозорість кришталика. Джерела:
насіння соняшника та льону,
соя, боби, чечевиця, горох,
волоські горіхи, фундук,
кеш'ю,
пшениця.
Мідь -
зміцнює судини ока. Джерела: шпинат, салат, овес, картопля,
свиняча та яловича печінка, мигдаль, фундук, кеш'ю, волоські
горіхи.
Селен -
поліпшує стан судин, запобігає їх старінню. Джерела:
пшениця, кокос, тунець,
сардини, свиняча і яловича печінка,
свинина, яйце, яловичина, молоко.
Чорниця -
природний антиоксидант, захищає очі від дії вільних радикалів,
збільшує швидкість утворення зорового пігменту родопсину,
поліпшує сутінковий зір, відновлює порушену мікроциркуляцію і
стан кліткових мембран.
Овочі зеленого кольору
активізують імунну систему
Зелений колір, на думку психологів, дарує нам гармонію та
заспокоєння. Що більше ми їмо овочів зеленого кольору, то
легше сприймаємо світ таким, яким він є, живемо в мирі та
злагоді з оточенням і собою.
Фрукти і овочі зеленого кольору містять багато вітамінів і
корисних речовин, зокрема лютеїн, вітаміни групи В, А, С, К, Е,
калій і фолати. Салат, зелений горошок, броколі, зелений
виноград тощо активізують імунну систему, нормалізують
артеріальний тиск, поліпшують зір, знімають напруження.
Вчені дослідили, що овочі зеленого кольору, зокрема капустяні,
не лише підвищують рівень імунного захисту організму, а й
підтримують здоров’я кишківника. Капуста білокачанна,
китайська капуста, броколі та інші овочі зеленого кольору цієї
родини, є джерелом хімічних сигналів, які забезпечують
загальне функціонування імунної системи, клітин імунітету шкіри
та кишківника. Також клітини, що є в цих овочах покращують
загоєння ран.
Отже, для людини, а особливо для дітей, важливо вживати
достатню кількість овочів зеленого кольору, щоб запобігти
руйнуванню клітин кишківника і постійно підтримувати імунну
систему. У вашому щоденному раціоні харчування обов’язково
мають бути фрукти і овочі зеленого кольору.
ПРО ЧИПСИ, МОЗОК І НАРКОТИЧНУ ЗАЛЕЖНІСТЬ
Вбивчо смачні чипси
Польські вчені назвали вживання продуктів харчування з
вмістом акриламіду чинником, що сприяє розвитку хвороб
серця. Перш за все, це стосується чипсів і картоплі фрі.
Ще раніше довели, що акриламід підвищує ризик захворювання
на рак і виникнення розладів нервової системи. Та це ще не всі
біди, які загрожують дітям внаслідок уживання смачних і
хрумких чипсів. Працівники Брістольського університету з
допомогою дослідження, в якому взяло участь 14 тисяч дітей,
з’ясували, що в малюків, які до трирічного віку куштували чипси,
потім виявляли знижені показники IQ .
На жаль, навіть зміна раціону в подальшому не виправляє
ситуації. 20% дітей, які погано харчувалися у 3-річному віці,
надалі демонстрували зниження рівня I Q на п’ять пунктів. Адже
в перші три роки життя мозок швидко розвивається, на його
активність впливає багато чинників, зокрема й харчування. А ось
продукти, які діти вживали в 4 – 7 – річному віці, вже не
впливають на функціонування мозку.
Звідки така незрозуміла любов?
Чому діти так люблять солодощі, чипси, газовану воду, фаст-
фуд? Дієтологи переконані, що причина в підсилювачах смаку,
ароматизаторах тощо, тобто в тих самих харчових добавках, які,
впливають на рецептори язика, дають відчуття насиченого
смаку. Такі добавки викликають харчову залежність, якій дитина
протистояти ще не може. Однак нещодавно дослідники
з’ясували, що насправді все ще гірше. Багато харчових добавок
впливають не лише на рецептори язика, а й на центр сприйняття
смаку в мозку, формуючи стійкий потяг. Тобто в дитини, якій
часто купують чипси, шоколадні батончики, гамбургери або
сильногазовані напої, виникає залежність, яку часто можна
порівняти з алкогольною чи нікотиновою. А тому не варто йти на
повідку в дітлахів, які випрошують усілякі сумнівні смаколики, а
тим паче, гуляючи у вихідні містом, ласувати всією сім’єю
гамбургерами, картоплею фрі та запивати все це сильно
газованими напоями. «Присісти» на таку їжу легко, але щоб
відучити від неї дитину, потрібно буде витратити чимало сил,
тим паче, коли багато її друзів їдять усе те «добре» і нічого, живі-
здорові. Дитині не поясниш, що сплеск захворювань на
цукровий діабет, ожиріння, захворювання шлунково-кишкового
тракту, алергія – це все «подарунки» сучасного способу життя та
харчування. Що екземи, тонзиліти, часті ГРВІ – це теж реакція
організму на нездорову їжу. Дитина просто не мислить такими
категоріями.
Особиста гігієна дошкільника
І вдома, і в дошкільному навчальному закладі дітям слід дотримуватися правил особистої гігієни. Адже гігієнічні навички — це запорука міцного здоров'я. І формувати їх — обов'язок насамперед батьків. Саме вони своїм прикладом мають показати дитині, як слід виконувати всі гігієнічні процедури.
Щоранку й щовечора умивайте дитину — мийте обличчя, шию та вуха теплою водою з милом. Також умивайте її після прогулянок. Із трьох-чотирьох років дитина має умиватися самостійно.
Перед прийомом їжі та умиванням, після прогулянок, відвідування туалетної кімнати, будь-якого заняття чи гри привчайте дитину мити руки з милом. Руки слід мити під струменем води, а не в ємкості. Намилювати їх варто один-два рази з обох боків та між пальцями, а після змивання піни перевіряти чистоту нігтів.
Після трьох років навчіть дитину доглядати за своїми зубами самостійно:
обов'язково чистити їх вранці й увечері, після кожного прийому їжі полоскати рот кип'яченою водою.
Волосся дитини мийте не рідше ніж раз на тиждень. Аби шампунь не потрапив в очі, голову дитини відхиліть назад і змийте піну. Розчісуйте волосся лише тоді, коли воно висохло.
Раз на два дні готуйте для дитини теплу ванну перед сном. Проте в разі захворювання й щеплень утримайтеся від цієї процедури. Під час купання скористайтеся мочалкою, губкою або махровою рукавицею та милом. Після ванни дитину ополосніть теплою водою, витріть насухо й одягніть у чисту білизну.
У дні, коли дитина не приймає ванну перед сном, вимийте її нижню частину тіла. Для витирання ніг і тіла використовуйте окремі рушники.
Раз на тиждень обережно зрізуйте нігті на руках і ногах дитини манікюрними ножицями. Стежте, щоб дитина не гризла нігті. Якщо утворилися задирки, обрізуйте їх та обробляйте йодом або брильянтовим зеленим.
Збираючи дитині речі до дитячого садка, покладіть чисту носову хустинку або вологі серветки для дітей. Вони знадобляться під час кашлю, чхання або для витирання забруднених рук та рота. Із раннього дитинства привчайте дитину користуватися цими засобами особистої гігієни.
Білизну дитині змінюйте щодня, панчохи та шкарпетки — не рідше ніж через день, постільне приладдя — не рідше одного разу на тиждень.
Поясніть дитині, що не можна міряти та носити чужий одяг і взуття, користуватися чужим гребінцем, а під час відвідування басейну слід взувати лише своє взуття. Руки слід витирати лише індивідуальним рушником. Дитина має засвоїти, що користування чужими речами — це порушення норм особистої гігієни.
ПАМ’ЯТКА ДЛЯ БАТЬКІВ
Щодо профілактики гострих респіраторних захворювань
Розпорядок дня
Дотримання правильного розпорядку дня допоможе підвищити стійкість організму вашої дитини до застуди та грипу. Обов’язковими є проведення ранкової гімнастики, гігієнічних процедур, занять з фізкультури тощо.
Важливим є дотримання санітарно-гігієнічних вимог (чистота, свіже повітря, правильно підібраний одяг дітей у дома, на вулиці, заняттях відповідно до погодних умов).
Збалансоване харчування
Важливим чинком в оздоровленні дітей є оптимально збалансоване харчування. Повноцінний раціон має містити достатню кількість усіх необхідних для організму поживних речовин у правильних пропорціях. Так, надмірне вживання білкових продуктів може стати причиною ексудативного діатезу, а нестача білка спричиняє погіршення стану імунітету (уповільнюється утворення захисних білків – глобулінів). Зловживання їжею з надмірною кількістю вуглеводів і жирів порушує обмін речовин, сприяє появі зайвої ваги, ослаблює імунітет.
Процедури загартування
Загартування як один з основних засобів профілактики ГРЗ забезпечує стійкість організму до несприятливого впливу фізичних чинників навколишнього середовища – коливань температури, зміни атмосферного тиску тощо. Дозоване використання процедур загартування допомогає активувати захисні механізми організму. Найпоширенішими природними засобами загартування є свіже повітря й вода.
Загартування повітрям
Загартування повітрям (найчастіше холодним) є дуже розповсюдженим у профілактиці ГРЗ завдяки стимуляції реакцій імунітету і процесів терморегуляції. У людей, стійких до низьких температур, теплоутворення в організмі проходить інтенсивніше. Поліпшене кровопостачання шкіри зменшує ймовірність виникнення обморожень.
Дієвими засобами загартування повітрям є перебування дітей на свіжому повітрі (не менш 3,5 години) та повітряні ванни. Прохолодне повітря подразнює нервові закінчення шкіри і слизових оболонок верхніх дихальних шляхів, стимулюючи підвищення порогу їх чутливості та тренування механізмів терморегуляції. У холодну пору року прогулянки можна поєднувати з рухливими іграми та гімнастичними вправами на свіжому повітрі.
Загартування повітряними ваннами необхідно проводити у приміщенні, завчасно понизивши температуру повітря у ньому до 18-20 . Перша повітряна ванна має тривати від 3 до 5 хвилин. Час кожної наступної процедури необхідно збільшувати на 3-5 хвилин. Повітряні ванни можна поєднувати з гігієнічною гімнастикою після сну, дихальними вправами, рухливими іграми, ходінням босоніж по підлозі або килимку, змоченому розчином морської солі протягом 10 хвилин.
Організовуючи процедури загартування , необхідно враховувати стан здоров’я дітей, створювати позитивну психологічну атмосферу. Наприклад, проводити процедури у формі гри чи з використанням ігрових елементів.
Загартування водою
Потужним природним засобом загартування є вода. Загартування водою треба починати з розтирання тіла мокрою губкою, фланелевою рукавичкою або рушником. Початкова температура води для розтирання має бути 35-36°C. З кожною наступною процедурою температуру води поступово знижують на 1 , поки вона не досягне 28-30°C. Після проведення загартування необхідно насухо витерти шкіру дитини до легкого почервоніння. Процедура має тривати 1-2 хвилинки.
Коли дитина звикне до розтирань водою , почуватиметься комфортно, можна проводити обливання. Процедуру проводять щоденно чи через день упродовж 2-3 хвилин. Температуру води поступово понижають з 34-37°C до 22-23°C. Обливання поліпшує функціональний стан органів, тканини, стимулює апарат фізичної терморегуляції, підвищує резистентність організму.
У профілактиці ГРЗ ефективним є загартування стоп , адже між охолодженням стоп та рефлекторною судинною реакцією слизової/spanquot;,quot;,/span оболонки верхніх дихальних шляхів існує залежність. Завдяки рефлекторному звуженню судин відбувається подразнення біологічно активних точок стоп, поліпшення обмінних процесів, укріплення імунної системи організму. Температуру води необхідно поступово знижувати від 35-36 до 18-20. Процедура має тривати 20-30 секунд. Після загартування ноги дитини необхідно ретельно розтерти до легкого почервоніння.
Підвищити резистентність організму допоможе метод контрастного обливання. На початку процедури температура води має бути 36, поступово її знижують до 18-28°C , наприкінці процедури знову використовують теплу воду (36°C).
Вживання фіто чаїв
Ефектним методом профілактики захворювань органів дихання є вживання рослинних чаїв. Таку профілактику доцільно проводити раз на день протягом місяця, особливо в осінньо-зимовий період, коли збільшується загроза застудних захворювань.
Вживати напої з лікарських рослин (фіточаї) рекомендовано за 20 хвилин до приймання їжі. Фіточаї підвищують захисні функції організму, поліпшують роботу шлунково-кишкового тракту, зменшують запалення. У період епідемії ГРЗ рекомендовано використовувати відвари трав відхаркувальної та проти запалювальної дії.
Разом із трав’яними відварами можна вживати кисневі коктейлі, до складу яких можуть входити витяжки шипшини, малини, чорної смородини тощо.
Дієвим засобом профілактики ГРЗ є також полоскання горла після сну настоями лікарських трав (ромашки, шавлії, календули, евкаліпту), часнику (очищує кров, убиває мікроби), розчином солі та йоду.
Дихальна гімнастика
Підвищити імунітет дитячого організму також допоможе дихальна гімнастика. За допомогою спеціальних вправ діти навчаються правильно дихати через ніс, розвиваючи верхнє, середнє та нижнє дихання. Проводять дихальну гімнастику у другій половині дня.
ПАМ'ЯТКА
Перша долікарська допомога
в разі утоплення
Утоплення — це задуха через перекриття дихальних шляхів водою, мулом тощо. Основними причинами утоплення є невміння плавати, незнання особливостей водойми, стрибки у воду в небезпечних місцях. Смерть через утоплення може настати за 2-3 хв. після занурення через задуху чи миттєву зупинку серця.
Розрізняють такі види утоплення:
- істинне — утоплення через те, що дитина заковтнула велику кількість води (різко виражений «фіолетово-синій» ціаноз, набрякання вен шиї та кінцівок, виділення з рота й носа пінистої рожевої рідини, важкі розлади кровообігу);
- асфіктичне — утоплення через спазм гортані після потрапляння перших порцій води (виділень рідини чи піни немає, шкіра бліда через виражений спазм периферичних судин, зіниці розширені, серцебиття немає);
- синкопальне — зупинення серцебиття через страх, удар об поверхню води, низьку температуру води (рідини в порожнині рота і носа немає, шкіра бліда, дихання і серцебиття немає, зіниці розширені).
Тривалість клінічної смерті, після якої можливе оживлення, в разі істинного утоплення становить 3-4 хв., асфіктичного — 4-6 хв., синкопального — більше ніж 6 хв. за температури води +18...+22 °С.
- Передусім витягніть дитину, яка тоне, з води на берег.
- Підпливіть до дитини ззаду, захопіть її за голову, одяг, волосся, плечі або під руки та буксируйте до берега. Головне — не дайте дитині змоги вхопитися за вас так, щоб заважати вашим діям.
- Діставшись берега, негайно попросіть оточення викликати швидку допомогу і швидко оцініть стан дитини.
- Якщо дитину витягли одразу після занурення під воду, у неї спостерігають загальмований або збуджений стан, шкірні покриви і губи бліді, дихання супроводжує кашель, пульс прискорений, дитину морозить. У такому випадку спрямуйте ваші дії на усунення емоційного стресу в дитини: зніміть з неї мокрий одяг, досуха витріть її тіло, заспокойте та зігрійте її.
- Якщо шкіра дитини синюшна, насамперед видаліть з її організму воду: встаньте на одне коліно, на друге покладіть дитину животом так, щоб її голова та груди перебували внизу, та декілька разів натисніть на нижній відділ грудної клітки дитини.
- Якщо занурення під воду тривало декілька хвилин і більше, то покладіть дитину на спину, розстебніть комір, пояс, верхній одяг — усе, що може заважати її диханню. Однією рукою відкрийте рот дитини, пальцями іншої руки, обгорнутими серветкою або хустинкою, видаліть з порожнини рота пісок, мул та інше. Якщо з дихальних шляхів виділяється вода, поверніть голову дитини вбік, трохи підніміть протилежне плече і натисніть долонею чи кулаком на живіт нижче ребер.
- Для видалення води з верхніх дихальних шляхів переверніть дитину на живіт і, піднявши її, злегка вдарте між лопатками.
- Для видалення води із легенів та шлунку покладіть дитину грудною кліткою на своє зігнуте коліно і, підтримуючи чоло дитини, надавлюйте між лопатками.
- Відхиліть голову дитини назад, за підборіддя висуньте вперед нижню щелепу, утримуючи її в такому положенні однією рукою, другою стисніть крила носу. Наберіть повітря у свої легені, щільно охопіть губами відкритий рот дитини та робіть вдування повітря в її легені, водночас контролюючи підіймання грудної клітки.
- Якщо щелепи дитини щільно стиснуті або є пошкодження щелепи, язика, губ, проведіть штучну вентиляцію «рот в ніс», затиснувши рот. Кількість вдувань 16-20 на 1 хв.
- Для зовнішнього масажу серця станьте збоку від дитини: основу долоні однієї кисті руки покладіть на передньо-нижню поверхню грудини, основу другої долоні — впоперек першої, розігніть руки в ліктьових суглобах. Робіть ритмічні поштовхи всією масою тіла, натискаючи на грудину з частотою 80-100 рухів на 1 хв.
- Коли рятувальник один, співвідношення кількості вдувань до натискувань на грудину — 1:5, якщо двоє — 2:15.
- Через кожні дві хвилини зупиняйте серцево-легеневу реанімацію на декілька секунд для перевірки, чи не з'явився пульс на сонних артеріях.
- Масаж серця та штучну вентиляцію легень проводьте до відновлення дихання, пульсу, звуження зіниць, поліпшення кольору шкіри, адже своєчасність та повноцінність здійснення цих заходів визначають перебіг постреанімаційного періоду і наслідки утоплення.
- Якщо дитина непритомна, її дихання досить уривчасте, покладіть її та підніміть її ноги на 40-50°, дайте подихати нашатирним спиртом. За температури тіла нижче +30...+32 °С зігрівайте дитину, масажуючи верхні та нижні кінцівки.
- Навіть якщо стан дитини після утоплення нормалізовано, то через небезпеку подальших ускладнень її все одно необхідно госпіталізувати та наглядати в умовах стаціонару протягом 24 год.
Дитяча травма
Дитяча травма! Як часто ми, дорослі, винні в тому, що з сином або донькою стався нещасний випадок! Саме через нашу неуважність страждає дитина. Особливо це стосується періоду, коли малюк починає самостійно перевертатися, сідати, ходити.
Малюк робить перші кроки по кімнаті, це самий прекрасний, але не самий безпечний період життя. Щоб ви змогли зрозуміти, що цікавить вашого малюка, подивіться навколо його очима. Просто сядьте навпочіпки, на рівень зростання дитини, і спробуйте поглянути на речі з його становища.
Звисаючі шнури, де тягнеться провід електрочайника (до речі причина найжахливіших опіків), за які так цікаво посмикати, відкриті розетки, коробки з сірниками, гострі високі пороги. Все це дуже привертає увагу вашого допитливого чада.
Замкніть наглухо дверцята, за якою криється набір пляшечок різних кольорів і форм з підбілювачем, миючими речовинами, легко пожежонебезпечними рідинами, Ви залишили гарячий чайник або каструлю на столі? Приберіть негайно! Малюк може потягнути на себе скатертину, перевернути посуд і отримати опік.
Автоматичні засувки на дверях можуть стати причиною багатьох переживань. Виходячи з квартири, щоб викинути сміття, завжди беріть з собою ключі, щоб не довелося потім викликати рятувальників і зламувати двері.
Контроль і не тільки!
Тримати малюка весь час у полі зору складно, але можливо. Якщо дитині два роки намагайтеся прибрати всі побутові прилади. Не давайте маляті можливості брати в руки дрібні предмети, адже вони все пробують «на зубок». Ґудзики, монети, намистинки валяються де завгодно. Дитина обов¢язково їх «випробує»: потягне в рот, засуне в ніс або вухо.
А може бути й так, що беззубий малюк може відкусити шматочок того ж яблука і подавиться. Пізнання навколишнього світу у великому обсязі відбувається через рот. Дітям трьох років ви можете в доступній формі розповісти, чому не можна брати ті чи інші прилади. Не кажіть просто «ні», пояснюйте дитині в чому саме полягає небезпека. Використовуйте конкретні поняття – це гостре, гаряче, пече і т.п. дитина повинна знати такі поняття. Дайте йому помацати гарячу чашку з чаєм, повторивши кілька разів, що це гаряче. Уколов (несильно)пальчик голкою або шпилькою, пояснивши, що це колеться, гостре. Діти 3-6 років багато чого розуміють, але тяга до експериментів часом сильніше, от і тягнуться до всього, що бачать.
А тому, повторюйте правила безпечної поведінки постійно. Задавайте питання, щоб зрозуміти, як дитина їх розуміє. На допомогу можуть прийти вірші, казки, в них ви можете знайти багато прикладів неправильної поведінки героїв і які були наслідки. Та й ваш особистий приклад має величезне значення.
Пам'ятка
- Ліки. Ніколи не залишайте їх у доступних місцях і не дозволяйте дитині приймати їх самостійно.
- Побутова хімія. Зберігайте їх на верхніх полицях шаф і не переливайте (пересипайте) в пляшки з-під харчових продуктів.
- Кухонні предмети повинні бути не доступні для малюка. Для гри купіть йому набір пластмасового посуду.
- Дрібні іграшки. Не давайте маляті іграшки, конструктори та предмети з деталями, які він може проковтнути.
- Відкритий вогонь. Включена плита, сірники, запальнички – всього цього не повинно бути в полі зору малюка, якщо вас немає поруч.
- Вікна та балкони. Поясніть дитині, що таке висота. І забороните дивитися у вікно або з балкону з підставленого під ноги табурета.
- Електрика. Поставте на розетки заглушки і змотайте від електроприладів шнури, що звисають.
Але якщо все ж неприємність трапилася, що робити? Перша допомога при травмах!
Що робити, якщо ваш малюк впав?
- Вдарився головою. Покладіть в ліжко, прикладайте компреси
з холодної води на забите місце і відразу ж міняйте їх, як тільки компрес зігріється. Якщо у дитини нудота, блювота, запаморочення, слід негайно викликати лікаря: можливо струс мозку.
- Якщо забився, отримав синяк або розтягнув зв¢язки, зробіть холодний компрес. Зробіть не дуже тугу пов¢язку. Але якщо синяк збільшується – негайно до лікаря. При вивихах прикладати холодний компрес або міхур з льодом. Потім накласти пов¢язку. Можна нанести спеціальну мазь або/liЯкщо забився, гель. При гострих болях необхідно зробити рентген.
- При переломі, руку або ногу треба зафіксувати в нерухомому стані і викликати швидку. Ви ж тим часом обкласти зламану кінцівку ліворуч і праворуч валиками з згорнутих ковдр або рушників. До відкритих переломів не торкатися, щоб не занести інфекцію. До приходу лікаря просто накрити місце перелому стерильним полотном.
- Порізався чи подряпався. Пошкоджене місце промити ваткою, змоченою перекисом водню. Краю (лише краю) змастіть йодом або зеленкою, накладіть пов¢язку.
- Якщо рана глибока, кровоточить, намагайтеся без паніки визначити характер кровотечі. Кров світла – пошкоджена артерія, кров темна – вена. При артеріальній кровотечі – накласти джгут, при венозній – тугу пов¢язку. Терміново викликати швидку допомогу. Щоб зупинити носову кровотечу, покладіть в ніздрю змочену перекисом водню або звичайною водою ватку, на перенісся покладіть шматочок льоду загорнутий в поліетиленовий пакет і носову хустку.
- Обварив гарячою рідиною. Пошкоджену ділянку поливайте холодною водою – це зменшить біль. Пухирі не проколюйте. Якщо опік сильний, більший, ніж долоню дитини – необхідна негайна медична допомога. До прибуття лікаря прикрийте пошкоджене місце стерильною марлею. Нічим його не змащуйте, не присипайте!
- Проковтнув ліки. Як можна швидше викличте у дитини блювоту, засунувши йому в рот палець, загорнутий бинтом, і натискаючи на корінь язика. З¢ясуйте, що за ліки в якій кількості проковтнула дитина. Раптова сонливість, або, навпаки, різке збудження – ознака отруєння. Негайно викличте «швидку допомогу».
- Випив розчин кислоти, укус. До приїзду «швидкої допомоги» негайно починайте поїти дитину чистою водою або розмішаним з водою яєчним білком.
- Проковтнув дрібний предмет. Якщо це круглий, гладкий предмет – не хвилюйтеся, він не зашкодить органи травлення, а вийде через добу. А гострий може травмувати стравохід, шлунок, кишечник. Якщо дитина поскаржився на болі в животі – необхідна медична допомога. Ні в якому разі не давайте проносне! Годуйте м¢якою, великою за обсягом їжею, тушкованим протертим яблуком, картопляним пюре, розвареною протертою кашею.
- Вдихнув дрібний предмет. Дайте дитині відкашлятися. Не зупиняйте різкий кашель, а покладіть дитину собі на коліна вниз головою і легенько постукайте по спині. Якщо ж не вийшло – бігом до лікаря.
- Засунув горошину в ніс. Притисніть хусточкою вільну від стороннього тіла ніздрю, і нехай дитина висякається. Слідкуйте за тим, щоб дитина дихала ротом, тому що, дихаючи через ніс, вона втягує його ще глибше.
- Засунув стороннє тіло у вухо. Ні в якому разі не намагайтеся витягнути його самі – ризикуєте пошкодити барабанну перетинку. Негайно доставте дитину в поліклініку, адже дитяча травма може бути небезпечно.
У всіх випадках надайте першу допомогу при травмі і заспокойте дитину. Не показуйте свого хвилювання.
Пам¢ятайте, безпека дитини – найголовніше!
Загартовування повітрям, сонцем, водоюЗагартовування - один з ефективніших засобів профілактики захворювань. Воно позитивно діє на механізми пристосування до холоду та жари, послаблює негативні реакції нашого організму на зміни погоди.Загартовування треба починати з повітряних ванн. Вранці, удень або ввечері, добре провітривши кімнату (щоб температура повітря була близько 18оС), швидко роздягніться на 3 хвилини. Потім щодня збільшуйте тривалість ванн на 5—15 хвилин, але не викликаючи сильного почервоніння шкіри! З кожним днем час від початку повітряного охолодження до появи «гусячої шкіри» буде збільшуватися. Коли воно досягне 3-5 хвилин, ви вже готові до більш холодних ванн (при температурі повітря +14оС – +19оС), які проводять по такій же схемі.Повернувшись у приміщення, обітріть кисті рук, передпліччя, шию, груди, спину, потім ноги (гомілки, стегна), поперек і живіт вологим рушником, губкою або просто долонею, змоченою теплою водою (30оС — 36оС). Рухи повинні бути спрямовані від периферії до центру. Ефективний спосіб загартовування органів подиху – нічний сон у постійно провітрюваному приміщенні або на свіжому повітрі. Улітку при температурі повітря, не нижче +14оС — +18оС.Загартовування підвищує стійкість до вірусних і бактеріальних заражень, від простудних захворювань і тим самим значно продовжує строк активного творчого життя людини.Повітря, вода й сонце - головні фактори загартовування. Гартувати свій організм необхідно кожному. І починати це можна в будь-якому віці, але завжди ретельно контролюючи своє самопочуття. Загартовування не повинне супроводжуватися порушеннями сну, погіршенням апетиту, зниженням працездатності. Тимчасовими протипоказаннями до загартовування є захворювання, що супроводжуються підвищенням температури, гіпертонічні кризи, приступи бронхіальної астми, ниркові й печінкові коліки, важкі травми, харчові токсикоінфекції. Як тільки захворювання або його загострення ліквідоване, можна приступати до процедур, що гартують, спочатку місцевим, потім загальним. Але не забудьте, що якщо перерва перевищила 14 днів. Усе треба починати спочатку. 1-1,5 хвилини, поступово довівши їх до 1,5-2 годин. Ці процедури підвищують стійкість організму до тривалих і слабких холодових впливів. Повітряні ванни можна поєднувати з виконанням домашніх справ.Через 10-15 днів починайте поєднувати повітряні ванни з місцевим загартовуванням-ходінням босоніж по підлозі протягом 3 хвилин, щодня збільшуючи його тривалість на одну хвилину, довівши її до 1,5-2 години. Дітям і людям похилого віку спочатку треба ходити по підлозі в тонких шкарпетках і лише потім – босоніж. Після процедури за 2—3 хвилини варто вимити ноги теплою водою (36оС —37оС градусів), а потім витерти їх. Через 7-10 днів ноги можна не витирати насухо, нехай вони обсихають на повітрі.А щоб підвищити стійкість організму до швидких і різких охолоджень, повітряні ванни приймають інакше. Вранці, якщо температура повітря не вище +17оС — +20оС, вийдіть на балкон у купальнику, трусах і майці або без неї. З появою «гусячої шкіри» починайте робити гімнастичні вправи. При зниженні температури до 5оС треба перейти в приміщення.Після 20 — 30 хвилин повітряних ванн переходіть до водних процедур, які, є ефективним засобом загартовування, впливають на організм — поліпшують теплорегуляцію й обмін речовин, активізують діяльність серцево-судинної й дихальної систем. Загартовування водою можна починати в будь-який час року з обтирань за умови, що температура повітря в приміщенні не нижче 18оС —20оС.ОБТИРАННЯ - своєрідна підготовка до таких найбільш сильних процедур, що гартують, як обливання й душ.Для першого обтирання температура води повинна бути не нижче 36оС —34оС. Через кожні три процедури знижуйте її на один - два градуси й доведіть до 12 градусів (якщо ви молоді й практично здорові). Дітям і людям похилого віку досить знизити температуру води до 20 градусів. Обтирання тіла варто проводити в такій же послідовності, як і після повітряних ванн.Тривалість обтирання в міру зниження температури води потрібно поступово зменшувати з 1,5-2 хвилин до півхвилини.ОБЛИВАННЯ водою бажано починати влітку. Лійку, глечик, відро наповніть водою, температура якої 36оС —34оС градуса, і протягом 1,5-2 хвилин послідовно обливайте всі частини тіла, починаючи з голови. Температура води й тривалість процедур регулюються так само, як при обтиранні. Якщо при обливанні з'являється «гусяча шкіра», розітріться злегка рушником або зробіть кілька гімнастичних вправ.ДУШ - ще більш сильна процедура, що гартує, що поєднує в собі й холодовий і механічний вплив. Але перш ніж приступити до цього виду загартовування, порадьтеся з вашим дільничним лікарем.Починайте приймати душ теплий (температура води 36оС -34оС) протягом 1,5-2 хвилин, потім так само, як при обтиранні й обливанні, поступово знижуйте температуру води на 1-2 градуси, довівши до 20-12 градусів, а тривалістю-до 0,5-1 хвилини.Такі обтирання, обливання й душ підвищують стійкість організму до коротких і різких впливів холоду, добре тонізують організм. Тому їх доцільно робити вранці.Удень і ввечері, після роботи або занять фізичними вправами, для зняття стомлення можна користуватися контрастними (то холодною, то гарячою водою) обливаннями й душем. Для першої процедури температура теплої води повинна бути 36-34 градуса, а прохолодної-30-28 градусів. (Зручніше за все приготувати її у двох великих лейках або глечиках.) Протягом 20-30 секунд обливайтеся теплою водою, потім стільки же часу прохолодною й повторіть це 3-5 разів. Через три дні підвищить температуру гарячої води до 36-38 градусів, а холодної - знизьте до 28-26 градусів. Поступово доведіть температуру гарячої води до 40-41 градуса, а холодної-до 18-20 градусів.Також можна проводити й місцеві процедури, що гартують, наприклад, загартовування стіп, поперемінно опускаючи їх то в гарячу, то в холодну воду.Узимку завершуйте контрастні обливання й душ холодною водою, а влітку - гарячою.Дуже корисні обтирання, обливання й душ у поєднанні з повітряними ваннами. Вони підвищують стійкість організму до слабких, але тривалим холодовим впливам.Після водної процедури (температура води 38—36 градусів) лише злегка промокніть рушником поверхню тіла, залишивши дрібні краплі води. Якщо з'явилася «гусяча шкіра», то через одну хвилину зробіть розтирання або кілька фізичних вправ. Через тиждень цей розрив можна збільшити до 2 хвилин, ще через тиждень-до 3 і так далі. Згодом ви помітите, що через 7-10 хвилин «гусяча шкіра» уже не з'являється й ви не зазнаєте ніяких неприємних відчуттів. Щотижня температуру води для обливання й обтирання знижуйте на 1-2 градуси, довівши її до 26-20 градусів.З початку травня навіть жителі середньої смуги можуть приймати сонячні ванни. Під дією ультрафіолетових променів поліпшується обмін речовин і склад крові, підвищується стійкість організму до впливів зовнішнього середовища. Однак сонце - досить сильний фактор, що гартує, тому, приймаючи сонячні ванни, ураховуйте вікові особливості й стан здоров'я. При загостреннях, наприклад, хронічних захворювань, туберкульозі легенів, атеросклерозі, різних новотворах загартовування сонцем протипоказано. Перед тим як почати приймати сонячну ванну, посидьте кілька хвилин під тентом або під тінистою кроною дерев. Це підготує вас до наступного етапу загартовування, а людям похилого віку і ослабленим замінить сонячну ванну.Тривалість першої сонячної ванни – ні більше п'яти хвилин. Через кожні два дні можна збільшувати її на п'ять-десять хвилин і довести до одної - двох годин у день, але обов'язково під час таких тривалих ванн треба робити десяти - дванадцятихвилинні перерви на відпочинок у тіні. Улітку кращий час для сонячних ванн від-8 годин до 11, навесні й від 11 до 14 годин.Починайте прийом сонячних ванн із опромінення спини і у жодному разі не натще і не відразу після їжі, а через годину-півтори.
ПАМ'ЯТКА
для батьків щодо раціону маленького мандрівника
Збираючись із дитиною в подорож, батьки мають ретельно обміркувати організацію харчування, адже підготовка і планування забезпечать успіх поїздки та дадуть змогу запобігти можливим неприємним, а інколи й небезпечним ситуаціям. Дошкільнику буде зручно і комфортно в новому місці, якщо умови перебування будуть наближені до домашніх. Звична їжа неодмінно допоможе організму маленького мандрівника швидше впоратися з акліматизацією та уникнути проблем зі здоров'ям.
Їжа
Дізнайтеся заздалегідь, чи є у вибраному вами місці для відпочинку чи гостювання дитяче меню, умови для приготування страв, необхідні продукти харчування, та відповідно до цього сплануйте раціон дитини.
Візьміть із собою звичний для вашої дитини набір продуктів: каші, овочі, фрукти тощо.
Перевозьте продукти харчування під час подорожі в спеціальній дорожній сумці-холодильнику або обкладайте їх холодоелементами.
Не купуйте в жодному разі продукти харчування, а тим більше готові страви, в місцях несанкціонованої торгівлі.
Не годуйте дитину екзотичними, гострими та жирними стравами, а також супами на кісткових бульйонах і ковбасними виробами.
Подайте дошкільнику перед подорожжю сир кисломолочний, омлет, сир твердий, відварену курятину чи кашу молочну.
Годуйте дошкільника в дорозі зерново-фруктовими кашами або фруктово-сирними пюре: їх можна їсти, не розігріваючи.
Напої
Поїть дитину за звичним режимом, якщо мандруєте на невеликі відстані.
У разі подорожі в спекотну пору року чи в країну з високою температурою повітря давайте дитині пити якомога частіше, аби уберегти від спраги, теплового удару та дегідратації організму.
Візьміть із собою спеціальну дитячу воду, оскільки вона відповідає потребам дитячого організму і вимогам безпеки, що особливо важливо влітку.
Зберігайте розкритим бутель із водою для дитини не довше ніж 48 годин.
Не забезпечуйте дитині питний режим за рахунок соків, адже їх надлишок може порушити роботу її шлунку і кишківника.
Не поїть дитину 100%-вим натуральним соком під час мандрівки.
Заваріть для дитини неміцний зелений чай, він найліпше втамовує спрагу.
Залийте окропом листя і плоди малини, чорниці, суниці, шипшини, чорної смородини, брусниці тощо, залиште на 15 хв. та остудіть. Такі настої не тільки позбавлять від спраги, а й принесуть користь здоров'ю дитини.
У разі порушень роботи травної системи дитини
Часто пропонуйте маленькому мандрівникові попити.
Якщо у дитини пронос, не давайте їй декілька днів фруктових соків і пюре, годуйте її відвареним рисом.
У разі закрепу приготуйте дитині сливове або абрикосове пюре і сік, давайте пити більше води.
Проконсультуйтеся з педіатром щодо вибору ферментного препарату для дитини в разі тривалих порушень її травної системи під час подорожі.
Пильно стежте за додержанням дитиною правил особистої гігієни.
Контролюйте по можливості процес приготування страв для дитини.
Мийте свіжі фрукти кип'яченою, а не проточною водою.
Обмежте вживання сирих салатів, холодних закусок, сирих овочів та фруктів, які можуть бути вимиті інфікованою сирою водою.
Не поїть дитину сирою водою з водогону, холодними напоями з льодом.
Не давайте дитині раніше приготовлену, а пізніше розігріту їжу, сиру або погано прожарену рибу, продукти моря та непастеризоване молоко.
Зважте, що ризик порушень травлення та розвитку захворювань шлунково-кишкового тракту збільшується для мандрівників, які:
- потрапляють у незвичні умови;
- нераціонально обирають продукти і місця харчування;
- страждають на хронічні захворювання шлунково-кишкового тракту та імунодефіцитні стани.
Пам'ятайте, що діарея розвивається через попадання в організм дитини патогенних мікроорганізмів у разі вживання забрудненої їжі чи води.
ПАМ'ЯТКА
Аптечка маленького мандрівника
Перед подорожжю батьки мають потурбуватися про безпеку дитини в дорозі та під час перебування в іншій місцевості. Тому під час підготовки до поїздки необхідно сформувати аптечку для маленького мандрівника. Пропонуємо орієнтовний перелік лікарських препаратів і засобів, які мають бути в такій аптечці. Зверніть увагу на вік дитини, з якого можна вживати той чи той препарат, про що зазначено в інструкції із застосування препарату.
Засоби, що використовують за ознак гострих респіраторних захворювань:
- нежитю — препарати для зняття набряку слизової оболонки носової порожнини (нафтизин, фармазолін, галазолін], сольові розчини для промивання носа;
- кашлю — протикашльові засоби (таблетки від кашлю, бронхолітин), відхаркувальні препарати (мукалтин, пертусин), мукалітичні засоби (амброксол, ла-золван);
- болю в горлі — хлорфіліпт, септефрил, фарингосепт.
Жарознижувальні та знеболювальні засоби — нурофен, парацетамол, анальгін. Протиалергійні препарати — лоратадин, супрастин, діазолін. Краплі від запалення очей — альбуцид, ципромед. Препарати від запалення вух — наприклад, отіпакс.
Препарати від розладів шлунково-кишкового тракту в разі:
- діареї — активоване вугілля, смекта, ніфуроксазид;
- отруєння — атоксил;
- втрати рідини організмом — регідрон, гастроліт;
- порушень травлення — мезим, креон.
Препарати для оброблення синців та забоїв — наприклад, мазь троксевазин.
Препарати для оброблення ран та подряпин — перекис водню, йод, розчин брильянтового зеленого.
Засоби, що запобігають сонячним опікам. Також засоби від сонячних опіків на основі пантенолу.
Препарати від закачування.
Засоби, що запобігають укусам комах — спреї, олівці, креми, які містять репеленти (речовини для відлякування комах], а також бальзами, які містять ментолове масло.
Термометр, ножиці.
Бактерицидні вологі серветки та дитячий крем.
Піпетки, вата стерильна, бинт стерильний, бактерицидний лейкопластир.
 ПАМ'ЯТКА
ПАМ'ЯТКА
Допомога при потраплянні стороннього предмета в око
Досить часто трапляються випадки, коли дитині під час гри, а особливо на прогулянці, потрапляє в око сторонній предмет. Порошинка, смітинка, дрібна комаха, пісок, вія тощо подразнює слизову оболонку ока, викликаючи неприємні відчуття і навіть біль.
Якщо таке сталося, важливо виявити рівень критичності ситуації: сторонній предмет потрапив на поверхню очних яблук і залишається на внутрішній стороні повіки чи ситуація небезпечна — предмет проник в очні тканини.
Ознаки потрапляння стороннього предмета в око:
- біль та різь в оці;
- почервоніння ока;
- сильне подразнення;
- сльозотеча;
- дискомфорт при морганні;
- поява світлобоязні у дитини.
При потраплянні стороннього предмета на поверхню очних яблук
- Заспокойте дитину, переконайте її не терти око і не намагатися витягти предмет власноруч та посадіть на добре освітлене місце.
- Ретельно вимийте руки з милом і уважно огляньте око дитини.
- Відтягніть нижню повіку вниз і попросіть дитину подивитися вгору. Потім відтягніть верхню повіку і попросіть подивитися додолу.
- Якщо сторонній предмет вільно розташовується на поверхні ока, спробуйте видалити його, промивши око водою.
- Воду для промивання ока налийте в пляшку чи гумову медичну грушу. Візьміть шматочок бинта, обмотайте ним пальці і розкрийте повіки дитини ширше. Промивайте око водою, поливаючи її з невеликим напором та рухаючись у напрямку від зовнішнього куточка ока до внутрішнього.
- Якщо після ретельного промивання сторонній предмет так і залишився в оці, візьміть чисту носову хустинку або бинт, змочіть її краєчок водою чи очним антисептиком і спробуйте вилучити сторонній предмет.
ПАМ'ЯТКА
Допомога при потраплянні стороннього
предмета у вухо
Здебільшого діти самі під час гри вводять у вушний прохід дрібні деталі іграшок, кісточки, насіння рослин тощо.
Ознаки наявності стороннього предмета у вусі:
Нахиліть голову дитини вбік, вухом униз, щоб спробувати змістити сторонній предмет.
Форма зовнішнього слухового проходу може злегка змінюватися, якщо акуратно потягнути за мочку вуха. Це дасть змогу перемістити предмет до зовнішнього виходу.
Не намагайтеся видалити сторонній предмет ватною паличкою, сірником або будь-яким іншим інструментом, бо можна проштовхнути його ще глибше і пошкодити барабанну перетинку або слуховий прохід.
Якщо предмет добре видно і його можна легко захопити пінцетом, то спробуйте видалити його самостійно.
Якщо у вухо потрапила комаха, поверніть голову дитини вухом вгору і закапайте його рослинним або спеціальним дитячим маслом чи 40%-вим розчином спирту. Потім вимийте вухо струменем теплої води за допомогою шприца Жане або гумової груші. Введення масла допоможе видалити комаху з вуха. Масло має бути теплим, але не гарячим. Не використовуйте масло, якщо є підозра на пошкодження вуха (біль, кровотеча або виділення з вуха).
Якщо у вухо потрапили сторонні предмети рослинного походження, що можуть набухнути під дією рідини (квасолина, горошина), то спочатку вухо варто закапати 40%-вим розчином спирту чи гліцерином, щоб зневоднити їх, а тоді видалити за допомогою вушного пінцету або спеціального гачка.
Варто пам'ятати, що діти, як правило, пручаються і не дають видалити сторонній предмет, а це зменшує ймовірність успіху і збільшує ризик ускладнень.
Постійний біль, кровотеча або виділення з вуха можуть означати, що вушний канал пошкоджений або не зовсім очищений, що залишилася якась частина стороннього предмета або туди потрапила інфекція. Лікування інфекції може призначити лікар після медичного обстеження.
Якщо видалити сторонній предмет з вуха неможливо, слід негайно звернутися по медичну допомогу до спеціаліста.
ПАМ'ЯТКА
Перша долікарська допомога
за локальних судом у дитини
Локальні судоми — це неконтрольовані короткотривалі [декілька хвилин] скорочення однієї групи м'язів, які виникають у разі подразнення окремого рухового центру в корі головного мозку. Дитина не втрачає свідомості.
Напади локальних судом у дітей спостерігають значно частіше, ніж у дорослих. Підвищена схильність дітей до судомних реакцій пов'язана з незрілістю головного мозку, нестійкістю обмінних процесів, слабкістю гальмівних механізмів, вираженою схильністю до генералізації збудження.
Локальні судоми, що виникають час від часу, можуть бути наслідком:
Найчастіше локальні судоми у дітей виникають у м'язах шиї, ніг та рук після значних фізичних навантажень, під час плавання або внаслідок переохолодження, зневоднення тощо. Тому найліпшими профілактичними заходами від судом є недопущення нервових, емоційних та фізичних перенапружень, а також здоровий сон дитини.
Допомога дитині під час локальної судоми спрямована насамперед на полегшення неприємних відчуттів та усунення судоми.
У разі судоми шиї
У разі судоми руки
У разі судоми ноги
встати так, щоб коліна торкалися одне одного, ногу, зведену судомою, поставити на п'ятку, потім нахилитися, намагаючись дотягнутися руками до підлоги.
ПАМ'ЯТКА
для батьків щодо правил поведінки
під час відпочинку біля відкритих водойм
Улітку досить часто родини з дітьми проводять вільний час біля водойм. Аби запобігти можливим нещасним випадкам та уникнути неприємних наслідків такого відпочинку, слід дотримуватися правил поведінки під час купання.
ПАМ'ЯТКА
Перша долікарська допомога в разі отруєння дитини
кімнатними рослинами
У разі потрапляння соку чи будь-якого органу кімнатної рослини, що має отруйні властивості, на шкіру або слизові оболонки дитини необхідно негайно надати першу долікар-сьу допомогу. У разі значно виражених симптомів отруєння, чи отруєнні, за якого можливе виникнення порушення дихання та серцевої діяльності — необхідно негайно викликати швидку медичну допомогу.
Симптоми отруєння первоцвітом зворотноконічним різноманітні — слабкість, біль у правому та лівому підребер'ї, біль у горлі, ревматичні болі в плечовому поясі, хрускіт суглобів і пальців, а також сильний свербіж, почервоніння і набряклість, дрібні папули на піднятій основі та водяні міхури на шкірі. У дитини-алергіка може виникнути гарячка, мокнуча екзема на обличчі, папульозні висипи на підборідді, набряки повік тощо. Відчуття печіння шкіри зазвичай посилюється вночі.
У разі отруєння дитини кімнатними рослинами слід невідкладно надати першу долікарську допомогу. У день нещасного випадку дитині категорично заборонено давати молоко,оскільки через легкість розчинення отруйних речовин в жирах воно
значно посилює їх усмоктування.

ПАМ'ЯТКА
Перша долікарська допомога
при укусах тварин
Найчастіше людей кусають домашні собаки, рідше кішки та інші тварини. Найбільш небезпечними є укуси тварин, хворих на сказ — гостре інфекційне захворювання, що характеризується ураженням центральної нервової системи. У собак ознаками сказу є надмірне збудження, підвищена тривожність, розширення зіниць. Тварина може тікати від людей чи кидатися на них і кусати, проковтувати неїстівні предмети. Хоча у деяких випадках зовнішні ознаки захворювання можуть бути відсутні.
ПАМ'ЯТКА
для батьків і вихователів із профілактики сколіозу
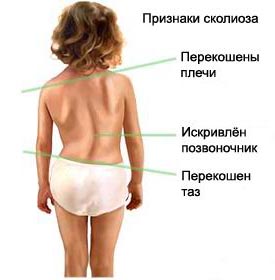
ПАМ'ЯТКА
для батьків і вихователів
про запобігання гельмінтозам у дітей

ПАМ'ЯТКА
для батьків дошкільників щодо догляду за волоссям дитини

ПАМ'ЯТКА
Послідовність надання першої долікарської допомоги
Від якості та оперативності надання дитині першої долікарської допомоги залежать наслідки нещасних випадків. Неправильне чи невчасне її надання можуть призвести до серйозних ускладнень при лікуванні або до інвалідності дитини.
Усі дії людини, яка надає допомогу, мають бути доцільними, обміркованими, рішучими та швидкими. Тому кожен має знати послідовність дій при наданні першої долікарської допомоги.
Оцінити обставини нещасного випадку та усунути дію шкідливих чинників на організм дитини (витягти з води, винести з охопленого пожежею приміщення, вивільнити від дії електричного струму тощо).
Надати дитині найбільш зручне положення. Розпитати, що її турбує, що у неї болить, заспокоїти.
Якщо дитина непритомна, з'ясувати у свідків обставини час та місце травмування або раптового погіршення стану здоров'я.
Визначити вид і тяжкість травми (поранення, перелом, вивих, опік, задуха,
потрапляння стороннього предмета в організм дитини, переохолодження,тепловий удар тощо), наявність кровотечі та порушення функцій життєво важливих органів.
На підставі результатів огляду дитини визначити спосіб та послідовність надання першої долікарської допомоги. З'ясувати, які засоби необхідні для її надання в конкретних умовах.
Розпочати проведення необхідних заходів: зупинити кровотечу; зафіксувати місце перелому; зробити штучне дихання, непрямий масаж серця.
Обробити ушкоджені частини тіла.
|
|
Повідомити керівнику дошкільного навчального закладу про те, що трапилося, та викликати швидку. Якщо поряд з дитиною опинилося двоє дорослих, то один має негайно почати надавати першу долікарську допомогу, інший — повідомити керівнику дошкільного навчального закладу та викликати швидку.
Підготувати постраждалого до транспортування до найближчого закладу охорони здоров'я. Організувати транспортування та супроводжувати дитину.
ВІТРЯНА ВІСПА (ВІТРЯНКА).

Вітряна віспа – це гостре інфекційне захворювання, що викликається фільтруючим вірусом та характеризується підвищенням температури тіла та плямисто-папульзно-верикульозним висипом на шкірі та слизових оболонок.
Актуальність. Вітряна віспа (вітрянка ) – одна з найпоширеніших інфекцій в світі. За рівнем захворюваності ця інфекція поступається лише грипу та іншим ГРХ. Перебіг її здебільшого легкий, специфічні ускладнення (менінгоенцефаліт, пневмонія) трапляються рідко. Однак після перенесеної вітрянки збудник без будь яки2х клінічних проявів може роками зберігатись в організмі, сприяючи у старшому віці інше захворювання – оперізувальний герпес, який можна розглядати як пізній рецидив вітрянки.
Етіологія. Збудник вітряної віспи та оперізувального герпес у – ДНК-вірус – нестійкий поза організмом людини, швидко ін активується дезінфекційними засобами, при висиханні та температурі понад 600С, але добре зберігається при низькій температурі.
Джерело збудника. Основним джерелом є хворий на вітряну віспу. Хворий стає небезпечним для оточуючих з кінця інкубаційного періоду (за 6-7 годин) до появи висипки) і до п‘ятої доби з моменту появи останніх елементів висипки. Додатковим джерелом може бути хворий на оперізувальний герпес, але він виділяє значно менше вірусів.
Механізм і шляхи передачі. Механізм передачі збудника – краплинний. Незважаючи на слабку стійкість вірусів у довкіллі, доведено (як і при кору) можливість їх поширення з повітря за межі кімнати, дає перебуває хворий (через відчинені двері, систему вентиляції тощо). Таким чином ймовірність зараження може поширюватись на весь будинок (лікарні, дитячого закладу).
Не виключена можливість вертикальної передачі збудників вітряної віспи від матері до плоду, що може спричинити ваду розвитку, але це трапляється дуже рідко.
Прояви епідемічного процесу. Вітряна віспа – типова дитяча інфекція. Новонароджені перших двох місяців життя мають пасивний материнський імунітет, пізніше вони стають сприйнятливими. Тому максимальне число захворілих припадає на вікову групу 2-4 років. Дошкільнята становлять біля 80% захворілих. У старших вікових групах через формування імунного прошарку захворюваність значно зменшується рівень захворюваності дітей в містах у 3-4рази вищий порівняно з селом дорослі частіше хворіють на оперізувальний герпес.
Для вітрянки характерна осіньо-зимова сезонність, що пояснюється тіснішим контактуванням дітей підчас відвідування дитячих садків і шкіл.
Захворюваність найчастіше спорадична. Трапляються спалахи вітряної віспи, зокрема у дитячих дошкільних закладах і лікарнях. Після перенесеної інфекції залишається тривалий імунітет. Повторні захворювання трапляються рідко.
Клініка. Інкубаційний період при вітряній віспі триває від 11-21 дня, найчастіше близько 14 днів. Продромальні явища зводяться до незначних симптомів загальної інтоксикації (нездужання, втрата апетиту, субфебрильна температура тіла тощо.). на такому фоні або без будь-яких передвісників на шкірі з‘являються висипання, що часто супроводяться підвищенням температури тіла. Перші елементи висипу можуть з‘явитися при нормальній температурі тіла. Висип локалізується на обличчі, волосистій частині голови, тулубі та кінцівках. При інтенсивному висипу елементи його можна знайти на долонях та підошвах. Елементи висипок, пройшовши через стадії плями та дрібної папули, швидко перетворюється на характерні для вітряної віспи елементи – везикули (пухирці). Деякі плями зникають, папули розсмоктуються, не доходячи до стадії везикули. Везикула при вітряній віспі мають круглу або овальну форму та різноманітну величину, розміщуються на не інфільтрованій основі, їхня стінка напружена, блискуча, вміст прозорий. Навколо везикули є вузька смужка гіперемії у разу проколу везикула спорожнюється завдяки своїй одно камерності. Окремі везикули мають пуповидні вдавлення, що пов‘язуються з початком розсмоктування їхнього вмісту.
Везикули швидко підсихають через 1-3 дні, на їх місці утворюються бурі кірочки, які відпадають через 1-3 тижні. Висип при вітряній віспі з‘являється протягом кількох днів поштовхами, тому для вітряної віспи характерною є поліморфність висипань – на певній ділянці шкіри можна знайти елементи висипок, що перебувають на різних стадіях розвитку. У деяких хворих одночасно з висипом на шкірі з‘являються елементи висипок на слизових оболонках порожнини рота, носоглотки, гортані, статевих органах та в інших місцях. Це енантема, характерним елементом якої при вітряній віспі як і на шкірі є пухирець. Енантема може випереджати висипання на шкірі. Вітренкових пухирців на слизових оболонках звичайно мало. Вони не стійкі, швидко перетворюються на поверхневі ерозії, які через кілька днів епіталізуються.
Одночасно з підсиханням елементів висипу при вітряній віспі знижується температура тіла і поліпшується загальний стан хворого.Лікування вітряної віспи зводиться до дотримання постільного режиму протягом усього періоду висипання, запобігання вторинної інфекції. Везикули треба змазувати 1-2% розчину метиленового синього або брильянтового зеленого, рот полоскати дезинфікуючим розчином. За показаннями застосовують симптоматичні засоби анальгетики, жарознижуючі, проводять детоксикацію. При тяжких формах хвороби та розвитку гнійних ускладнень призначають антибіотики.
Протиепідемічні заходи, спрямовані на нейтралізацію джерела збудника в осередку вітряної віспи такі:
• Виявлення і ізоляція хворих (вдома або за показаннями у стаціонарі)
• Ізоляція припиняється лише через 9днів від початку захворювання (після відпадання кірок або через 5 діб з моменту появи останнього елементу висипки)
• Контактних дітей до семи років, які не хворіли на вітряну віспу, роз‘єднують на 21-й день з моменту спілкування (вони можуть відвідувати дитячі заклади лише у перші 10 діб інкубаційного періоду)
• З метою розриву механізму передачі здійснюють часте провітрювання і вологе прибирання приміщення, де перебувають хворі.
Найважливішим профілактичним заходом є недопущення контакту з хворими на вітряну віспу або оперізувальний герпес. З цією метою у дитячих дошкільних закладах щоденно оглядають дітей і опитують їх батьків. У разі підозри на захворювання дитину відправляють додому або залишають в ізоляторі. Потрібно дотримуватись режиму між групової ізоляції.
Важливе значення має запобігання занесенню інфекції в лікувальні установи. Спрямовуючи хвору дитину у будь-який стаціонар лікар повинен зазначити наявність контактів її з інфекційними хворими у сім‘ї чи дитячому закладі.
Специфічна профілактика. Закордоном отримано жива вакцина з ослабленого вірусу вітряної віспи, рекомендована для імунізації дітей раннього віку. При загрозі захворювання дитини з обтяженим анамнезом можна провести пасивну імунізацію гамаглобуліном.
ПАМ'ЯТКА
Перша долікарська допомога
при носовій кровотечі.

Носова кровотеча — кровотеча з носа, що може виникнути внаслідок травми, високої температури, високого артеріального тиску чи при захворюваннях крові. Травматична кровотеча виникає через колупання у носі, потрапляння до носу стороннього предмета або через перелами носових кісток.
Необхідно слідкувати за тим, щоб дитина не сякалася та не затискала ніс.
ПАМ'ЯТКА
Перша долікарська допомога при укусах тварин!!!

Найчастіше людей кусають домашні собаки, рідше кішки та інші тварини. Найбільш небезпечними є укуси тварин, хворих на сказ — гостре інфекційне захворювання, що характеризується ураженням центральної нервової системи. У собак ознаками сказу є надмірне збудження, підвищена тривожність, розширення зіниць. Тварина може тікати від людей чи кидатися на них і кусати, проковтувати неїстівні предмети. Хоча у деяких випадках зовнішні ознаки захворювання можуть бути відсутні.
 ПАМ'ЯТКА
ПАМ'ЯТКА
Допомога дитині при головному болі
Головний біль виникає у результаті подразнення нервових закінчень у стінках судин голови чи у мозкових оболонках.
Причини головного болю:
Причинами головного болю можуть бути перенапруження зору, наприклад, при погіршеному освітленні;порушеній зір, якщо дитина не носить окуляри; захворювання очей, наприклад, глаукома.
Сильний головний біль.
Якщо головний біль сильний, частий чи не припиняється після прийому лікарських засобів,дитину слід терміново показати лікарю-невропатологу та провести необхідні діагностичні та лікувальні заходи.

ПАМ’ЯТКА
Перша долікарська допомого дітям – алергікам при укусах комарів, мокреців, інших дрібних комах:
- при огляді видно сторонній предмет, що застряг у вушному проході;
біль і дискомфорт у вусі (біль може посилюватися при натисканні); - кровотеча або виділення з вуха;
- одностороннє погіршення слуху.
- порушення рівня в організмі натрію, магнію, калію чи кальцію тощо через нераціональне харчування;
- різних захворювань.
- Тривала судома може виникнути у шиї після спроби витягнути її вверх чи вперед. Найчастіше це трапляється в морозну погоду та під час плавання у холодній воді. Аби уникнути такої холодової судоми, слід одягати дитину тепло і не дозволяти їй купатися у воді, температура якої нижче за +22 °С.
- Судома в шиї, плечах, яка змушує дитину тримати голову поверненою в один бік, виникає через те, що дитина спить у незручній позі, якщо неправильно вибрані подушка та матрац, тому їх ліпше замінити на ортопедичні.
- Щоб позбавити дитину неприємних відчуттів, слід промасажувати місце судоми і змастити маззю від м'язового болю.
- Якщо судомою уразило кисть, то потрібно попросити дитину розчепірити пальці і натиснути ними на будь-яку рівну поверхню, зокрема на стіл, стіну.
- Необхідно визначити, який м'яз дитини зведений судомою та попросити її зробити такі рухи, щоб м'язи, уражені судомою, розтягувалися, а потім масажувати уражені судомою м'язи.
- Якщо після довгої одноманітної роботи руками, зокрема після малювання, ліплення, у дитини виникла судома певної групи м'язів руки, то слід припинити цю роботу, розслабити уражену судомою кінцівку і надалі дозувати навантаження дитини й робити регулярні перерви.
- За судоми литкових м'язів, що виникла під час руху, слід випрямити ногу і зігнути стопу дитини в напрямку коліна однією рукою, водночас розтираючи литкові м'язи іншою.
- Доцільно провести вправи на розтягування зведеного судомою м'язу ноги:
- Якщо судома виникла під час плавання, дитині слід припинити рухи ногою, в якій з'явилася судома, та намагатися пливти за допомогою інших кінцівок. Також можна перевернутися на спину та плисти за допомогою рук.
- Для полегшення судоми, що виникла під час плавання, потрібно випрямити ногу і водночас зігнути до себе носок.
- У разі судоми ноги, що виникла у положенні сидячи чи лежачи, дитині слід одразу встати й опертися ногою на всю ступню.
- Якщо різка судома виникла у дитини в стопах під час знімання взуття, то це свідчить про його незручність. Дитина має носити лише зручне взуття, а також якомога більше ходити босоніж.
- Позбавитися від судоми можна, вколовши найболючіше місце гострим предметом або ущипнувши його.
- Якщо судома не минає протягом години, слід звернутися до лікаря.
- Під час відпочинку біля водойм діти мають перебувати під постійним і пильним контролем батьків, дорослих і, за наявності, рятувальних служб.
- Для купання дітей використовують придатні для купання та найбільш безпечні місця.
- Перед початком купання дітей дорослі мають ретельно обстежити дно водойми.
- Усі небезпечні для купання місця огороджують і встановлюють попереджувальні знаки.
- Слід пояснити дитині, що залазити на попереджувальні знаки, запливати за буї, стрибати у воду з висоти та в незнайомих місцях небезпечно для життя.
- Дітям, які ще не вміють плавати, не слід дозволяти заходити у воду глибше, ніж по пояс.
- Заборонено застосовувати плавзасоби у місцях, відведених для купання, та використовувати непризначені для плавання засоби — дошки, колоди, камери від автомобільних шин тощо.
- Під час перебування біля водойм не можна забруднювати берег, прати білизну й одяг, мити посуд тощо в місцях, відведених для купання.
- Якщо неподалік від місця купання на воді рухається плавзасіб, то слід триматися подалі від нього, а ліпше — вийти на берег, аби уберегтися від хвиль і травм.
- Не можна допускати у воді ігор, пов'язаних з обмеженням руху рук і ніг, хватанням і штовханням.
- Небезпечно різко заходити чи пірнати у воду після тривалого перебування на сонці, оскільки це може спричинити судоми чи холодовий шок.
- За спекотної погоди купатися ліпше вранці або ввечері, коли зменшується можливість перегріву чи теплового удару.
- Не можна запливати далеко від берега на надувних матрацах та кругах, спати чи засмагати на них.
- Якщо уражена певна ділянка шкіри дитини, то слід ретельно вимити цю ділянку з милом під проточною водою.
- Якщо сік потрапив в очі дитини, то їх потрібно промивати проточною водою впродовж 10-20 хв.
- Якщо шматочок отруйної рослини або її сік потрапив у шлунок дитини, то необхідно напоїти дитину водою з активованим вугіллям.
- Щоб запобігти всмоктуванню отруйних речовин через слизові оболонки шлунково-кишкового тракту та вивести отруту з організму, слід викликати у дитини блювання.
- Аби видалити отруйні речовини з шлунково-кишкового тракту дитини повністю, потрібно викликати блювання декілька разів.
- За симптомів сильного отруєння дитину слід обов'язково госпіталізувати.
- Якщо дитину вкусила тварина, найперше, слід ретельно оглянути місце укусу. Якщо рана кровоточить помірно, не варто негайно зупиняти кровотечу, оскільки таким чином рана очищується від слини тварини.
- Потім слід ретельно промити рану мильним розчином, а також ділянки шкіри, куди могла потрапити слина тварини. Шкіру навколо рани оброблюють антисептичними засобами: 70%-вим розчином спирту, 5%-вим розчином йоду чи іншими.
- На рану слід нанести антибактеріальну мазь (левомеколь, левоміцетин), а потім — накласти стерильну пов'язку.
- Після надання мінімальної медичної допомоги слід негайно проінформувати батьків про випадок та звернутися за медичною допомогою до лікарні. У лікарні варто проконсультуватися щодо проведення екстреної вакцинації проти правця та сказу. Лікарю слід показати виписку з Карти профілактичних щеплень дитини, аби визначити обсяг необхідних щеплень.
- Вакцинацію проти правця не проводять, якщо дитина отримала повний курс щеплень згідно з віком.
- Вакцинацію проти сказу проводять, враховуючи локалізацію укусу, тяжкість пошкодження шкірних покривів, відомостей про тварину тощо. Незважаючи на те, що вакцинація найбільш ефективна впродовж перших 14 днів після укусу, курс лікування вакциною призначають незалежно від того, коли потерпілий звернувся за медичною допомогою (навіть якщо після випадку з укусом минуло декілька місяців].
- У разі відмови від щеплень батьків слід проінформувати про можливі наслідки у разі зараження дитини правцем чи сказом.
- Небажано, ідучи з дитиною, постійно тримати її за одну і ту саму руку.
- Дитині не слід спати на ліжках із сітками, м'яких матрацах та диванах, великих подушках.
- Не дозволяйте дитині довго сидіти в одній позі (за комп'ютером, перед телевізором, під час гри).
- Правильно обладнайте робоче місце майбутнього школяра: стіл повинен відповідати зросту, стілець (не крісло) бажано обирати зі спинкою, щоб для спини була опора. Обов'язково придбайте підставку для ніг.
- Намагайтеся чергувати діяльність дитини (відпочинок та заняття).
- Кістки, м'язи у дітей ще недостатньо міцні. Тому, щоб посилити м'язовий корсет, у перервах між заняттями дитина має виконати невелику розминку, бажано разом із вами.
- Для дитини більш корисно носити не сумку, а ранець.
- Слід систематично формувати санітарно-гігієнічні навички у дітей.
- Перед кожним прийомом їжі, після відвідування вбиральні діти повинні мити руки з милом.
- Коротко стригти нігті.
- Викорінювати звички гризти нігті та смоктати пальці.
- Тримати тіло та білизну дитини чистими.
- Білизну дитини слід змінювати щодня.
- Сирі овочі, фрукти і ягоди давати дітям лише вимитими, при цьому після миття овочі, фрукти і ягоди занурювати на одну-дві хвилини в окріп.
- Давати пити дитині лише фільтровану та кип'ячену воду.
- Проводити вологе прибирання для підтримки чистоти в приміщеннях.
- Не допускати потрапляння мух до харчових продуктів. Знищувати мух у приміщеннях.
- Обов'язково запобігати фекальному забрудненню навколишнього середовища.
- Правильно утримувати домашніх тварин, систематично проводити їх дегельмінтизацію.
- Не потрібно розчісувати мокре волосся.
- Необхідно ретельно висушувати волосся перед сном. Дитині не можна лягати спати з мокрим волоссям, оскільки це може призвести до отиту чи запалення трійчастого нерва.
- Не рекомендується плести тугі косички чи туго стягувати волосся в хвіст. Такі зачіски можуть спровокувати появу залисин чи витончення волосся.
- При потраплянні на волосся фарби, клею, пластиліну, жувальної гумки слід видалити їх за допомогою гребінця та рослинної олії.
- Улітку слід надягати на голову дитини панамку чи кепку.
- При носовій кровотечі необхідно посадити дитину біля вмивальника. При цьому вона має трохи нахилити голову вперед і дихати ротом.
- Не слід закидати голову, оскільки це не пришвидшить зупинку кровотечі, а після заковтування крові може спричинити блювання.
- Можна покласти на перенісся лід, огорнутий тканиною, або шматочок тканини, змочений холодною водою.
- Щоб зупинити кров, слід зробити марлевий чи ватний тампон, змочити його 3%-вим розчином перекису водню або холодною водою. Після цього ввести тампону ніздрю.
- Слід пересвідчитися, що кров не потрапляє до носоглотки. Для цього можна попросити дитину кілька разів сплюнути слину, подивитися, чи вона не офарбова-на кров'ю. Можна також заглянути дитині до рота.
- Через 10-20 хвилин тампон треба акуратно прибрати, перед цим змочивши його холодною водою за допомогою піпетки.
- Після припинення кровотечі слід проконтролювати, аби дитина не сильно втягувала носом повітря та не сякалася протягом кількох годин.
- Носова кровотеча може виникнути через сухість слизової оболонки. Тому необхідно простежити за достатньою вологістю повітря у приміщенні, де перебуває дитина. Якщо повітря сухе, можна увімкнути зволожувач повітря чи повісити вологе простирадло. Можна також змазати ніс дитини зсередини вазеліном.
- У більшості випадків носова кровотеча у дітей минає самостійно. Якщо ж носова кровотеча сильна і триває більше 10 хвилин, необхідно викликати швидку допомогу.
- Якщо дитину вкусила тварина, найперше, слід ретельно оглянути місце укусу. Якщо рана кровоточить помірно, не варто негайно зупиняти кровотечу, оскільки таким чином рана очищується від слини тварини.
- Потім слід ретельно промити рану мильним розчином, а також ділянки шкіри, куди могла потрапити слина тварини. Шкіру навколо рани оброблюють антисептичними засобами: 70%-вим розчином спирту, 5%-вим розчином йоду чи іншими.
- На рану слід нанести антибактеріальну мазь (левомеколь, левоміцетин), а потім — накласти стерильну пов'язку.
- Після надання мінімальної медичної допомоги слід негайно проінформувати батьків про випадок та звернутися за медичною допомогою до лікарні. У лікарні варто проконсультуватися щодо проведення екстреної вакцинації проти правця та сказу. Лікарю слід показати виписку з Карти профілактичних щеплень дитини, аби визначити обсяг необхідних щеплень.
- Вакцинацію проти правця не проводять, якщо дитина отримала повний курс щеплень згідно з віком.
- Вакцинацію проти сказу проводять, враховуючи локалізацію укусу, тяжкість пошкодження шкірних покривів, відомостей про тварину тощо. Незважаючи на те, що вакцинація найбільш ефективна впродовж перших 14 днів після укусу, курс лікування вакциною призначають незалежно від того, коли потерпілий звернувся за медичною допомогою (навіть якщо після випадку з укусом минуло декілька місяців].
- У разі відмови від щеплень батьків слід проінформувати про можливі наслідки у разі зараження дитини правцем чи сказом.
- «Стріляючий», «розривний» чи «пекучий» біль в обличчі та потилиці виникають при невралгії – нервовій хворобі, яка супроводжується болями у тілі людини у місці проходження нерва.
- Сильний головний біль, що супроводжується блюванням, запамороченням,високою температурою тіла виникає у разі запалення головного мозку та його оболонок .У такому разі слід негайно звернутися за медичною допомогою.
- Досить часто настирливий головний біль, пов’язаний із запальними захворюваннями придаткових пазух носа, може бути результатом черепно-мозкової травми. Нерідко він супроводжує інфекційні захворювання, інтоксикації,невротичні розлади, захворювання внутрішніх органів. Щоб з’ясувати причини настирливого головного болю, слід обов’язково проконсультуватися з лікарем. Головне – усунути причину, через яку виник головний біль.
- Якщо клінічні ознаки захворювання відсутні, слабкий головний біль допоможуть подолати : спокій; тепло чи холод, прикладені до голови; склянка чаю; очищувальна клізма.
- Головний біль легкого ступеня, що повторюється епізодично, не вимагає специфічного лікування. Профілактикою такого болю є дотримання санітарно-гігієнічного вітамінізоване харчування, дотримання розпорядку дня, необхідна фізична активність та прогулянки на свіжому повітрі.
- У випадках сильного болю можна дати дитині знеболювальні лікарські засоби : парацетамол ( з розрахунку 10-15 мг/кг маси тіла), ібупрофен ( з розрахунку 5-10 мг/кг), комбіновані лікарські засоби, що містять кофеїн і спазмолітини – лікарські засоби, що знижують тонус, знімають спазми.
- Діти – алергіки, які відвідують дошкільний заклад у весняно-літній період, можуть постраждати від укусів комах, слина яких містить алергени, на прогулянці у парку, лісі,екскурсії на відкритому повітрі, навіть у приміщенні.
- У дітей, які схильні до алергії, часто навіть одиночні укуси можуть викликати алергічну реакцію на слину комарів, комах. Тому , як у випадку з укусами перетинчастокрилих, у приміщеннях слід вдаватися до запобіжних заходів, а саме завішувати вікно та двері дрібною сіткою, аби коморі не могли попасти у приміщення.
- Для більшої ефективності можна використовувати репеленти – речовини що відлякують комах. На сьогодні існує великий вибір хімічних репелентів. Природні репеленти ж отримують з листя томатів, лаванди, гвоздики,аніса, кедра, евкаліпта тощо. Однак зауважте, що лікарі не радять наносити ці речовини на дитячу шкіру. Репелентом слід лише обробити сітку,яка прикриває вікна.
- Якщо у приміщення вже залетіли комарі , слід використовувати інсектициди – речовини, які вбивають комах. Найбільш поширеними сьогодні є фумігатори – речовини для викурювання комарів(спіралі, свічки, рідини, пластинки). Можна також використовувати ультразвукові відлякувачі.
- Якщо дитину вкусив комар, мокрець або інша дрібна комаха, необхідно:
- прикласти щось холодне до місця укусу;
- зняти свербіж та набряк від укусу за допомогою спиртовмісних настоянок ( борний спирт, настоянка календули, навіть корвалол чи валокордин);
- намазати місце укусу маззю арніки або іншим антигістамінним гелем тощо;
- дати дитині антигістамінний препарат.
- У разі розвитку алергічної реакції, супроводжуваної набряком, який збільшується, нудотою та утрудненим диханням, необхідно
- Невідкладної допомоги потребують усі діти з численними укусами,вираженими алергічними реакціями та при будь - якій зміні загального самопочуття навіть після одиночного укусу.

